介護老人保健施設
介護保健施設サービス費
介護保健施設サービス 単位数
イ 介護保健施設サービス費(1日につき)
⑴介護保健施設サービス費(Ⅰ)
㈠介護保健施設サービス費(ⅰ)
a 要介護1 717単位
b 要介護2 763単位
c 要介護3 828単位
d 要介護4 883単位
e 要介護5 932単位
㈡介護保健施設サービス費(ⅱ)
a 要介護1 788単位
b 要介護2 863単位
c 要介護3 928単位
d 要介護4 985単位
e 要介護5 1,040単位
㈢介護保健施設サービス費(ⅲ)
a要介護1 793単位
b要介護2 843単位
c要介護3 908単位
d要介護4 961単位
e要介護5 1,012単位
㈣介護保健施設サービス費(ⅳ)
a 要介護1 871単位
b 要介護2 947単位
c 要介護3 1,014単位
d 要介護4 1,072単位
e 要介護5 1,125単位
⑵介護保健施設サービス費(Ⅱ)
㈠介護保健施設サービス費(ⅰ)
a 要介護1 758単位
b 要介護2 843単位
c 要介護3 960単位
d 要介護4 1,041単位
e 要介護5 1,117単位
㈡介護保健施設サービス費(ⅱ)
a 要介護1 839単位
b 要介護2 924単位
c 要介護3 1,044単位
d 要介護4 1,121単位
e 要介護5 1,197単位
⑶介護保健施設サービス費(Ⅲ)
㈠介護保健施設サービス費(ⅰ)
a 要介護1 758単位
b 要介護2 837単位
c 要介護3 933単位
d 要介護4 1,013単位
e 要介護5 1,089単位
㈡介護保健施設サービス費(ⅱ)
a 要介護1 839単位
b 要介護2 918単位
c 要介護3 1,016単位
d 要介護4 1,092単位
e 要介護5 1,170単位
⑷介護保健施設サービス費(Ⅳ)
㈠介護保健施設サービス費(ⅰ)
a 要介護1 703単位
b 要介護2 748単位
c 要介護3 812単位
d 要介護4 865単位
e 要介護5 913単位
㈡介護保健施設サービス費(ⅱ)
a 要介護1 777単位
b 要介護2 826単位
c 要介護3 889単位
d 要介護4 941単位
e 要介護5 991単位
ロ ユニット型介護保健施設サービス費(1日につき)
⑴ユニット型介護保健施設サービス費(Ⅰ)
㈠ユニット型介護保健施設サービス費(ⅰ)
a 要介護1 802単位
b 要介護2 848単位
c 要介護3 913単位
d 要介護4 968単位
e 要介護5 1,018単位
㈡ユニット型介護保健施設サービス費(ⅱ)
a 要介護1 876単位
b 要介護2 952単位
c 要介護3 1,018単位
d 要介護4 1,077単位
e 要介護5 1,130単位
㈢経過的ユニット型介護保健施設サービス費(ⅰ)
a 要介護1 802単位
b 要介護2 848単位
c 要介護3 913単位
d 要介護4 968単位
e 要介護5 1,018単位
㈣経過的ユニット型介護保健施設サービス費(ⅱ)
a 要介護1 876単位
b 要介護2 952単位
c 要介護3 1,018単位
d 要介護4 1,077単位
e 要介護5 1,130単位
⑵ユニット型介護保健施設サービス費(Ⅱ)
㈠ユニット型介護保健施設サービス費
a 要介護1 928単位
b 要介護2 1,014単位
c 要介護3 1,130単位
d 要介護4 1,209単位
e 要介護5 1,287単位
㈡経過的ユニット型介護保健施設サービス費
a 要介護1 928単位
b 要介護2 1,014単位
c 要介護3 1,130単位
d 要介護4 1,209単位
e 要介護5 1,287単位
⑶ユニット型介護保健施設サービス費(Ⅲ)
㈠ユニット型介護保健施設サービス費
a 要介護1 928単位
b 要介護2 1,007単位
c 要介護3 1,104単位
d 要介護4 1,181単位
e 要介護5 1,259単位
㈡経過的ユニット型介護保健施設サービス費
a 要介護1 928単位
b 要介護2 1,007単位
c 要介護3 1,104単位
d 要介護4 1,181単位
e 要介護5 1,259単位
⑷ユニット型介護保健施設サービス費(Ⅳ)
㈠ユニット型介護保健施設サービス費
a 要介護1784単位
b 要介護2832単位
c 要介護3894単位
d 要介護4948単位
e 要介護5 997単位
㈡経過的ユニット型介護保健施設サービス費
a 要介護1 784単位
b 要介護2 832単位
c 要介護3 894単位
d 要介護4 948単位
e 要介護5 997単位
令和6年改定ポイント:単位数の見直し
単位数及び加算については介護報酬の算定構造をご参照下さい。
(介護老人保健施設)

【算定構造】
注1 介護保健施設サービスの算定について
別に厚生労働大臣が定める施設基準に適合し、かつ、別に厚生労働大臣が定める夜勤を行う職員の勤務条件に関する基準を満たすものとして都道府県知事に届け出た介護老人保健施設において。介護保健施設サービスを行った場合に当該施設基準に掲げる区分及び別に厚生労働大臣が定める基準に掲げる区分に従い、入所者の要介護状態区分に応じて、それぞれ所定単位数を算定する。ただし、当該夜勤を行う職員の勤務条件に関する基禅を満たさない場合は、所定単位数の100分の97に相当する単位数を算定する。なお入所者の数又は医師、看護職員、介護職員、理学療法士、作業療法士、言語聴覚士若しくは介護支援専門員の員数が別に厚生労働大臣が定める基準に該当する場合は、別に厚生労働大臣が定めるところにより算定する。
所定単位数を算定するための施設基準の算定留意事項
介護保健施設サービス費の所定単位数を算定するためには、看護職員及び介護職員の員数が所定の員数以上配置されることのほか、医師、理学療法士、作業療法士及び介護支援専門員について、人員基準欠如の状態にないことが必要であること(施設基準第五十五号)。
介護保健施設サービス費を算定するための基準の算定留意事項
① 介護保健施設サービス費は、施設基準第五十六号に規定する基準に従い、以下の通り、算定すること。
イ 施設基準第五十六号イに規定する介護保健施設サービス費
介護保健施設サービスが、ユニットに属さない居室(定員が一人のものに限る。)(「従来型個室」という。)の入所者に対して行われるものであること。
ロ 施設基準第五十六号ロに規定する介護保健施設サービス費
介護保健施設サービスが、ユニットに属さない居室(定員が二人以上のものに限る。)(「多床室」という。)の入所者に対して行われるものであること。
ハ 施設基準第56号ハに規定する介護保健施設サービス費
介護保健施設サービスが、ユニットに属する居室(介護老人保健施設基準第41条第2項第1号イ⑶を満たすものに限る。)(「ユニット型個室」という。)の入居者に対して行われるものであること。
ニ 施設基準第56号ニに規定する介護保健施設サービス費
介護保健施設サービスが、ユニットに属する居室(令和3年改正省令による改正前の介護老人保健施設基準第41条第2項第1号イ⑶(ⅱ)(指定居宅サービス基準改正省令附則第5条第1項の規定により読み替えて適用する場合を含む。)を満たすものに限るものとし、介護老人保健施設基準第41条第2項第1号イ⑶を満たすものを除く。)(「ユニット型個室的多床室」という。)の入居者に対して行われるものであること。
② ユニットに属する療養室であって、介護保健施設サービス費の注1による届出がなされているものについては、ユニット型介護保健施設サービス費を算定するものとすること。
③ 分館型介護老人保健施設については、介護保健施設サービス費又はユニット型介護保健施設サービス費を算定するものとする。
介護保健施設サービス費(Ⅱ)若しくは介護保健施設サービス費(Ⅲ)又はユニット型介護保健施設サービス費(Ⅱ)若しくはユニット型介護保健施設サービス費(Ⅲ)を算定する介護老人保健施設(以下この号において「介護療養型老人保健施設」という。)における介護保健施設サービスについての算定留意事項
① 3(1)⑥イ及びロを準用すること。
イ 所定単位数の算定区分について
介護療養型老人保健施設における短期入所療養介護について、適用すべき所定単位数の算定区分については、それぞれの算定区分に係る施設基準を満たさない場合は、当該施設基準を満たさなくなった事実が発生した月の翌月に変更の届出を行い、当該月から、介護老人保健施設短期入所療養介護費(Ⅰ)の介護老人保健施設短期入所療養介護費(ⅰ)から(ⅳ)、ユニット型介護老人保健施設短期入所療養介護費(Ⅰ)のユニット型介護老人保健施設短期入所療養介護費(ⅰ)若しくは(ⅱ)又は経過的ユニット型介護老人保健施設短期入所療養介護費の(ⅰ)若しくは(ⅱ)、介護老人保健施設短期入所療養介護費(Ⅳ)の介護老人保健施設短期入所療養介護費(ⅰ)若しくは(ⅱ)又はユニット型介護老人保健施設短期入所療養介護費(Ⅳ)のユニット型介護老人保健施設短期入所療養介護費若しくは経過的ユニット型介護老人保健施設短期入所療養介護費を算定することとなる。
ロ 介護療養型老人保健施設における短期入所療養介護に係る施設基準及び夜勤職員基準について
a 一般病床、療養病床若しくは老人性認知症疾患療養病棟を有する病院又は一般病床若しくは療養病床を有する診療所の開設者が、当該病院の一般病床、療養病床若しくは老人性認知症疾患療養病棟又は当該診療所の一般病床若しくは療養病床を平成18年7月1日から平成30年3月31日までの間に転換を行って開設した介護老人保健施設であること。
b 施設基準第十四号イ(3)(二)の基準については、算定月の前3月における割合が当該基準に適合していること。また、当該基準において、「著しい精神症状、周辺症状若しくは重篤な身体疾患が見られ専門医療を必要とする認知症高齢者」とあるのは、認知症高齢者の日常生活自立度のランクMに該当する者をいうものであること。
c 介護老人保健施設短期入所療養介護費(Ⅱ)又はユニット型介護老人保健施設短期入所療養介護費(Ⅱ)を算定する介護療養型老人保健施設における短期入所療養介護については、夜勤を行う看護職員の数は、利用者及び当該介護老人保健施設の入所者の合計数を41で除して得た数以上とすること。
また、夜勤を行う看護職員は、1日平均夜勤看護職員数とすることとする。1日平均夜勤看護職員数は、暦月ごとに夜勤時間帯(午後10時から翌日の午前5時までの時間を含めた連続する16時間をいう。)における延夜勤時間数を、当該月の日数に16を乗じて得た数で除することによって算定し、小数点第3位以下は切り捨てるものとする。なお、夜勤職員の減算方法については、1(6)②によるものであるが、夜勤を行う看護職員に係る1日平均夜勤看護職員数が以下のいずれかに該当する月においては、当該規定にかかわらず、利用者及び当該介護療養型老人保健施設の入所者の全員について、所定単位数が減算される。
(a) 前月において1日平均夜勤看護職員数が、夜勤職員基準により確保されるべき員数から1割を超えて不足していたこと。
(b) 1日平均夜勤看護職員数が、夜勤職員基準により確保されるべき員数から1割の範囲内で不足している状況が過去3月間(暦月)継続していたこと。
d 介護老人保健施設短期入所療養介護費(Ⅲ)又はユニット型介護老人保健施設短期入所療養介護費(Ⅲ)を算定する指定短期入所療養介護事業所については、当該事業所の看護職員又は病院、診療所若しくは訪問看護ステーションとの連携により、夜間看護のオンコール体制を整備し、必要な場合には当該事業所からの緊急の呼出に応じて出勤すること。なお、病院、診療所又は訪問看護ステーションと連携する場合にあっては、連携する病院、診療所又は訪問看護ステーションをあらかじめ定めておくこととする。
② 施設基準第五十五号イ(3)(二)について、「自宅等」とあるのは、病院、診療所及び介護保険施設を除くものであること。
また、当該基準については、当該施設が介護療養型老人保健施設への転換以後の新規入所者の実績が12月に達した時点から適用するものとすること。
なお、同告示中「特段の事情」とは、以下のいずれかの場合を指すこと。
イ 半径四km以内に病床を有する医療機関がないこと。
ロ 病床数が一九以下であること。
③ 特別療養費について
3の(1)⑥ハを準用するものとすること。
ハ 特別療養費について
特別療養費は、利用者に対して、日常的に必要な医療行為を行った場合等に算定できるものである。その内容については、別途通知するところによるものとする。
④ 療養体制維持特別加算について
3の(1)⑥ニを準用するものとすること。
ニ 療養体制維持特別加算について
a 療養体制維持特別加算(Ⅰ)は、介護療養型老人保健施設の定員のうち、転換前に4:1の介護職員配置を施設基準上の要件とする介護療養施設サービス費を算定する指定介護療養型医療施設又は医療保険の療養病棟入院基本料1の施設基準に適合しているものとして地方厚生局長等に届け出た病棟であったもの(平成22年4月1日以前に転換した場合にあっては、医療保険の療養病棟入院基本料におけるいわゆる20:1配置病棟であったもの)の占める割合が2分の1以上である場合に、転換前の療養体制を維持しつつ、質の高いケアを提供するための介護職員の配置を評価することとする。
b 療養体制維持特別加算(Ⅱ)にかかる施設基準第十八号ロ(2)の基準において、「著しい精神症状、周辺症状又は重篤な身体疾患又は日常生活に支障を来すような症状・行動や意志疎通の困難さが頻繁に見られ、専門医療を必要とする認知症高齢者」とあるのは、認知症高齢者の日常生活自立度のランクⅣ又はMに該当する者をいうものであること。
ユニットにおける職員に係る減算の算定留意事項
5の(4)を準用する。
ユニットにおける職員の員数が、ユニットにおける職員の基準に満たない場合の減算については、ある月(暦月)において基準に満たない状況が発生した場合に、その翌々月から基準に満たない状況が解消されるに至った月まで、入所者全員について、所定単位数が減算されることとする(ただし、翌月の末日において基準を満たすに至っている場合を除く。)。
令和6年改定ポイント:ユニットケア施設管理者研修の努力義務化
ユニットケアの質の向上の観点から、個室ユニット型施設の管理者は、ユニットケア施設管理者研修を受講するよう努めなければならないこととする。【省令改正】(引用)
令和6年改定ポイント:テレワークの取扱い
人員配置基準等で具体的な必要数を定めて配置を求めている職種のテレワークに関して、個人情報を適切に管理していること、利用者の処遇に支障が生じないこと等を前提に、取扱いの明確化を行い、職種や業務ごとに具体的な考え方を示す。【通知改正】(引用)
令和6年改定ポイント:利用者の安全並びに介護サービスの質の確保及び職員の負担軽減に資する方策を検討するための委員会の設置の義務付け
介護現場における生産性の向上に資する取組の促進を図る観点から、現場における課題を抽出及び分析した上で、事業所の状況に応じて、利用者の安全並びに介護サービスの質の確保及び職員の負担軽減に資する方策を検討するための委員会の設置を義務付ける。その際、3年間の経過措置期間を設けることとする。【省令改正】(引用)
令和6年改定ポイント:管理者の責務及び兼務範囲の明確化
提供する介護サービスの質を担保しつつ、介護サービス事業所を効率的に運営する観点から、管理者の責務について、利用者へのサービス提供の場面等で生じる事象を適時かつ適切に把握しながら、職員及び業務の一元的な管理・指揮命令を行うことである旨を明確化した上で、管理者が兼務できる事業所の範囲について、管理者がその責務を果たせる場合には、同一敷地内における他の事業所、施設等ではなくても差し支えない旨を明確化する。【省令改正】【通知改正】(引用)
令和6年改定ポイント:いわゆるローカルルールについて
都道府県及び市町村に対して、人員配置基準に係るいわゆるローカルルールについて、あくまでも厚生労働省令に従う範囲内で地域の実情に応じた内容とする必要があること、事業者から説明を求められた場合には当該地域における当該ルールの必要性を説明できるようにすること等を求める。【Q&A発出】(引用)
令和6年改定ポイント:「書面掲示」規制の見直し
運営基準省令上、事業所の運営規程の概要等の重要事項等については、原則として事業所内での「書面掲示」を求めている一方、備え付けの書面(紙ファイル等)又は電磁的記録の供覧により、書面による壁面等への掲示を代替できる規定になっているところ、「書面掲示」に加え、インターネット上で情報の閲覧が完結するよう、介護サービス事業者は、原則として重要事項等の情報をウェブサイト(法人のホームページ等又は情報公表システム上)に掲載・公表しなければならないこととする。【省令改正】【告示改正】【通知改正】(※令和7年度から義務付け)(引用)
注2 施設基準を満たさない場合
ロについて、別に厚生労働大臣が定める施設基準を満たさない場合は、1日につき所定単位数の100分の97に相当する単位数を算定する。
注3 身体拘束廃止未実施減算
別に厚生労働大臣が定める基準を満たさない場合は、身体拘束廃止未実施減算として、所定単位数の100分の10に相当する単位数を所定単位数から減算する。
身体拘束廃止未実施減算の算定留意事項
5の(5)を準用する。
身体拘束廃止未実施減算については、施設において身体的拘束等が行われていた場合ではなく、指定介護老人福祉施設基準第11条第5項又は第42条第7項の記録(指定介護老人福祉施設基準第11条第4項又は第42条第6項に規定する身体的拘束等を行う場合の記録)を行っていない場合及び指定介護老人福祉施設基準第11条第6項又は第42条第8項に規定する措置を講じていない場合に、入所者全員について所定単位数から減算することとなる。具体的には、記録を行っていない、身体的拘束等の適正化のための対策を検討する委員会を3月に1回以上開催していない、身体的拘束等の適正化のための指針を整備していない又は身体的拘束等の適正化のための定期的な研修を実施していない事実が生じた場合、速やかに改善計画を都道府県知事に提出した後、事実が生じた月から3月後に改善計画に基づく改善状況を都道府県知事に報告することとし、事実が生じた月の翌月から改善が認められた月までの間について、入所者全員について所定単位数から減算することとする。
注4 安全管理体制未実施減算
別に厚生労働大臣が定める基準を満たさない場合は、安全管理体制未実施減算として、1日につき5単位を所定単位数から減算する。
安全管理体制未実施減算の算定留意事項
安全管理体制未実施減算については、介護老人保健施設基準第 36 条第1項に規定する基準を満たさない事実が生じた場合に、その翌月から基準に満たない状況が解消されるに至った月まで、入所者全員について、所定単位数から減算することとする。
注5 高齢者虐待防止措置未実施減算(新設)
別に厚生労働大臣が定める基準を満たさない場合は、高齢者虐待防止措置未実施減算として、所定単位数の100分の1に相当する単位数を所定単位数から減算する。
高齢者虐待防止措置未実施減算の算定留意事項
5の⑹を準用する。
高齢者虐待防止措置未実施減算については、施設において高齢者虐待が発生した場合ではなく、指定介護老人福祉施設基準第35条の2(指定介護老人福祉施設基準第49条において準用している場合も含む。)に規定する措置を講じていない場合に、入所者全員について所定単位数から減算することとなる。具体的には、虐待の防止のための対策を検討する委員会を定期的に開催していない、虐待の防止のための指針を整備していない、虐待の防止のための研修を年2回以上実施していない又はこれらを適切に実施するための担当者を置いていない事実が生じた場合、速やかに改善計画を都道府県知事に提出した後、事実が生じた月から3月後に改善計画に基づく改善状況を都道府県知事に報告することとし、事実が生じた月の翌月から改善が認められた月までの間について、入居者全員について所定単位数から減算することとする。
令和6年改定ポイント:高齢者虐待防止の推進
- 利用者の人権の擁護、虐待の防止等をより推進する観点から、全ての介護サービス事業者(居宅療養管理指導及び特定福祉用具販売を除く。)について、虐待の発生又はその再発を防止するための措置(虐待の発生又はその再発を防止するための委員会の開催、指針の整備、研修の実施、担当者を定めること)が講じられていない場合に、基本報酬を減算する。【告示改正】
- 施設におけるストレス対策を含む高齢者虐待防止に向けた取組例を収集し、周知を図るほか、国の補助により都道府県が実施している事業において、ハラスメント等のストレス対策に関する研修を実施できることや、同事業による相談窓口について、高齢者本人とその家族だけでなく介護職員等も利用できることを明確化するなど、高齢者虐待防止に向けた施策の充実を図る。


注6 業務継続計画未策定減算(新設)
別に厚生労働大臣が定める基準を満たさない場合は、業務継続計画未策定減算として、所定単位数の100分の3に相当する単位数を所定単位数から減算する。
業務継続計画未策定減算の算定留意事項
5の⑺を準用する。
業務継続計画未策定減算については、指定介護老人福祉施設基準第24条の2第1項(指定介護老人福祉施設基準第49条において準用する場合を含む。)に規定する基準を満たさない事実が生じた場合に、その翌月(基準を満たさない事実が生じた日が月の初日である場合は当該月)から基準に満たない状況が解消されるに至った月まで、当該事業所の入所者全員について、所定単位数から減算することとする。なお、経過措置として、令和7年3月31日までの間、感染症の予防及びまん延の防止のための指針及び非常災害に関する具体的計画を策定している場合には、当該減算は適用しないが、義務となっていることを踏まえ、速やかに作成すること。
注7 栄養管理に係る減算
栄養管理について、別に厚生労働大臣が定める基準を満たさない場合は、1日につき14単位を所定単位数から減算する。
栄養管理に係る減算の算定留意事項
栄養管理の基準を満たさない場合の減算については、介護老人保健施設基準第2条に定める栄養士又は管理栄養士の員数若しくは介護老人保健施設基準第17条の2(介護老人保健施設基準第50条において準用する場合を含む。)に規定する基準を満たさない事実が生じた場合に、その翌々月から基準を満たさない状況が解決されるに至った月まで、入所者全員について、所定単位数が減算されることとする(ただし、翌月の末日において基準を満たすに至っている場合を除く。)。
注8 夜勤職員配置加算
別に厚生労働大臣が定める夜勤を行う職員の勤務条件に関する基準を滴たすものとして都道府県知事に届け出た介護老人保健施設については、夜勤職員配置加算として、1日につき24単位を所定単位数に加算する。
夜勤職員配置加算の算定留意事項
① 3の(2)を準用する。
② 認知症ケア加算を算定している介護老人保健施設の場合にあっては、夜勤職員配置加算の基準は、認知症専門棟とそれ以外の部分のそれぞれで満たさなければならない。
注9 短期集中リハビリテーション実施加算
入所者に対して、医師又は医師の指示を受けた理学療法士、作業療法士又は言語聴覚士(以下この注において「医師等」という。)が、その入所の日から起算して3月以内の期間に集中的にリハビリテーションを行った場合であって、かつ、原則として入所時及び1月に1回以上ADL等の評価を行うとともに、その評価結果等の情報を厚生労働省に提出し、必要に応じてリハビリテーション計画を見直している場合においては、短期集中リハビリテーション実施加算(Ⅰ)として、1日につき258単位を所定単位数に加算する。また、入所者に対して、医師等が、その入所の日から起算して3月以内の期間に集中的にリハビリテーションを行った場合は、短期集中リハビリテーション実施加算(Ⅱ)として、1日につき200単位を所定単位数に加算する。ただし、短期集中リハビリテーション実施加算(Ⅰ)を算定している場合にあっては短期集中リハビリテーション実施加算(Ⅱ)は算定しない。
短期集中リハビリテーション実施加算の算定留意事項
① 短期集中リハビリテーション実施加算における集中的なリハビリテーションとは、二〇分以上の個別リハビリテーションを、一週につきおおむね三日以上実施する場合をいう。
② 当該加算は、当該入所者が過去3月間の間に、介護老人保健施設に入所したことがない場合に限り算定できることとする。ただし、以下の③及び④の場合はこの限りではない。
③ 入所者が過去3月間の間に、介護老人保健施設に入所したことがあり、4週間以上の入院後に介護老人保健施設に再入所した場合であって、短期集中リハビリテーションの必要性が認められる者に限り、当該加算を算定することができる。
④ 入所者が過去3月間の間に、介護老人保健施設に入所したことがあり、4週間未満の入院後に介護老人保健施設に再入所した場合であって、以下に定める状態である者は、当該加算を算定できる。
ア 脳梗塞、脳出血、くも膜下出血、脳外傷、脳炎、急性脳症(低酸素脳症等)、髄膜炎等を急性発症した者
イ 上・下肢の複合損傷(骨、筋・腱・靭帯、神経、血管のうち三種類以上の複合損傷)、脊椎損傷による四肢麻痺(一肢以上)、体幹・上・下肢の外傷・骨折、切断・離断(義肢)、運動器の悪性腫瘍等を急性発症した運動器疾患又はその手術後の者
⑤ 短期集中リハビリテーション実施加算(Ⅰ)は、入所者に対して、原則として入所時及び1月に1回以上ADL等の評価を行うとともに、その評価結果等の情報を厚生労働省に提出し、必要に応じてリハビリテーション計画の見直しを行うこととする。
⑥ 厚生労働省への情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。サービスの質の向上を図るため、LIFEへの提出情報及びフィードバック情報を活用し、利用者の状態に応じたリハビリテーション計画の作成(Plan)、当該計画に基づくリハビリテーションの実施(Do)、当該実施内容の評価(Check)、その評価結果を踏まえた当該計画の見直し・改善(Action)の一連のサイクル(PDCAサイクル)により、サービスの質の管理を行うこと。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
注10 認知症短期集中リハビリテーション実施加算
認知症であると医師が判断した者であって、リハビリテーションによって生活機能の改善が見込まれると判断されたものに対して、別に厚生労働大臣が定める施設基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、医師又は医師の指示を受けた理学療法士、作業療法士又は言語聴覚士が集中的なリハビリテーションを個別に行った場合に、当該施設基準に掲げる区分に従い、認知症短期集中リハビリテーション実施加算として、入所の日から起算して3月以内の期間に限り、1週に3日を限度として1日につき次に掲げる単位数を所定単位数に加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
⑴認知症短期集中リハビリテーション実施加算(Ⅰ) 240単位
⑵認知症短期集中リハビリテーション実施加算(Ⅱ) 120単位
認知症短期集中リハビリテーション実施加算の算定留意事項
① 認知症短期集中リハビリテーションは、認知症入所者の在宅復帰を目的として行うものであり、記憶の訓練、日常生活活動の訓練等を組み合わせたプログラムを週三日、実施することを標準とする。
② 当該リハビリテーション加算は、精神科医師若しくは神経内科医師又は認知症に対するリハビリテーションに関する専門的な研修を修了した医師により、認知症の入所者であって生活機能の改善が見込まれると判断された者に対して、在宅復帰に向けた生活機能の改善を目的として、リハビリテーション計画に基づき、医師又は医師の指示を受けた理学療法士、作業療法士又は言語聴覚士が記憶の訓練、日常生活活動の訓練等を組み合わせたプログラムを実施した場合に算定できるものである。なお、記憶の訓練、日常生活活動の訓練等を組み合わせたプログラムは認知症に対して効果の期待できるものであること。
③ 当該リハビリテーションに関わる医師は精神科医師又は神経内科医師を除き、認知症に対するリハビリテーションに関する研修を修了していること。なお、認知症に対するリハビリテーションに関する研修は、認知症の概念、認知症の診断、及び記憶の訓練、日常生活活動の訓練等の効果的なリハビリテーションのプログラム等から構成されており、認知症に対するリハビリテーションを実施するためにふさわしいと認められるものであること。
④ 当該リハビリテーションにあっては、一人の医師又は医師の指示を受けた理学療法士、作業療法士又は言語聴覚士が一人の利用者に対して行った場合にのみ算定する。
⑤ 当該リハビリテーション加算は、利用者に対して個別に二〇分以上当該リハビリテーションを実施した場合に算定するものであり、時間が二〇分に満たない場合は、介護保健施設サービス費に含まれる。
⑥ 当該リハビリテーションの対象となる入所者はMMSE(Mini Mental State Examination)又はHDS―R(改訂長谷川式簡易知能評価スケール)においておおむね五点~二五点に相当する者とする。
⑦ 当該リハビリテーションに関する記録(実施時間、訓練内容、訓練評価、担当者等)は利用者ごとに保管されること。
⑧ 注9の短期集中リハビリテーション実施加算を算定している場合であっても、別途当該リハビリテーションを実施した場合は当該リハビリテーション加算を算定することができる。
⑨ 当該リハビリテーション加算は、当該入所者が過去三月の間に、当該リハビリテーション加算を算定していない場合に限り算定できることとする。
⑩ 認知症短期集中リハビリテーション実施加算(Ⅰ)は、当該入所者の入 所予定日前 30 日以内又は入所後 7 日以内に、当該入所者の退所後に生活することが想定される居宅又は他の社会福祉施設等を訪問し、当該訪問により把握した生活環境を踏まえ、リハビリテーション計画を作成している場合に算定できる。また、当該入所者の入所後8日以降に居宅等を訪問した場合は、当該訪問日以降に限り、認知症短期集中リハビリテーション実施加算(Ⅰ)を算定できる。
⑪ 6の(24)の入所前後訪問指導加算の算定に当たって行う訪問により把 握した生活環境を踏まえてリハビリテーション計画を作成している場合についても、認知症短期集中リハビリテーション実施加算(Ⅰ)を算定できる。
注11 日常生活に支障を来すおそれのある症状又は行動が認められることから介護を必要とする認知症の入所者に対して介護保健施設サービスを行った場合
別に厚生労働大臣が定める施設基準に適合しているものとして都道府県知事に届け出た介護老人保健施設において、日常生活に支障を来すおそれのある症状又は行動が認められることから介護を必要とする認知症の入所者に対して介護保健施設サービスを行った場合は、1日につき76単位を所定単位数に加算する。
認知症ケア加算の算定留意事項
① 注 11 において「日常生活に支障を来すおそれのある症状又は行動が認められることから介護を必要とする認知症の入所者」とあるのは日常生活自立度のランクⅢ、Ⅳ又はMに該当し、認知症専門棟において認知症に対応した処遇を受けることが適当であると医師が認めた者をいうものであること。
② 認知症専門棟の従業者の勤務体制を定めるに当たっては、継続性を重視したサービスの提供に配慮しなければならない。これは、従業者が一人一人の入居者について個性、心身の状況、生活歴などを具体的に把握した上で、その日常生活上の活動を適切に援助するためにはいわゆる「馴染みの関係」が求められる。以上のことから認知症専門棟における介護職員等の配置については、次の配置を行うことを標準とする。
イ 日中については利用者一〇人に対し常時一人以上の介護職員又は看護職員を配置すること。
ロ 夜間及び深夜については、二〇人に一人以上の看護職員又は介護職員を夜間及び深夜の勤務に従事する職員として配置すること。
③ ユニット型介護保健施設サービス費を算定している場合は、認知症ケア加算は算定しない。
注12 若年性認知症入所者受入加算
別に厚生労働大臣が定める基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、若年性認知症入所者に対して介護保健施設サービスを行った場合は、若年性認知症入所者受入加算として、1日につき120単位を所定単位数に加算する。ただし、ネを算定している場合は、算定しない。
若年性認知症入所者受入加算の算定留意事項
2の⒅を準用する。
受け入れた若年性認知症利用者ごとに個別に担当者を定め、その者を中心に、当該利用者の特性やニーズに応じたサービス提供を行うこと。
注13 入所者が外泊したときの費用の算定
所者に対して居宅における外泊を認めた場合は、1月に6日を限度として所定単位数に代えて1日につき362単位を算定する。ただし、外泊の初日及び最終日は、算定できない。
入所者が外泊したときの費用の算定の算定留意事項
5の⒇(④のニを除く。)を準用する。この場合において「入院又は外泊」とあるのは、「外泊」と読み替えるものとする。
入所者が外泊したときの費用(在宅サービスを利用する場合)の算定留意事項
5の(21)を準用する。
① 外泊時在宅サービスの提供を行うに当たっては、その病状及び身体の状況に照らし、医師、看護・介護職員、生活相談員、介護支援専門員等により、その居宅において在宅サービス利用を行う必要性があるかどうか検討すること。
② 当該入所者又は家族に対し、この加算の趣旨を十分説明し、同意を得た上で実施すること。
③ 外泊時在宅サービスの提供に当たっては、介護老人福祉施設の介護支援専門員が、外泊時利用サービスに係る在宅サービスの計画を作成するとともに、従業者又は指定居宅サービス事業者等との連絡調整を行い、その利用者が可能な限りその居宅において、その有する能力に応じ、自立した日常生活を営むことができるように配慮した計画を作成すること。
④ 家族等に対し次の指導を事前に行うことが望ましいこと。
イ 食事、入浴、健康管理等在宅療養に関する指導
ロ 当該入所者の運動機能及び日常生活動作能力の維持及び向上を目的として行う体位変換、起座又は離床訓練、起立訓練、食事訓練、排泄訓練の指導
ハ 家屋の改善の指導
ニ 当該入所者の介助方法の指導
⑤ 外泊時在宅サービス利用の費用の算定期間中は、施設の従業者又は指定居宅サービス事業者等により、計画に基づく適切な居宅サービスを提供することとし、居宅サービスの提供を行わない場合はこの加算は対象とならないこと。
⑥ 加算の算定期間は、1月につき6日以内とする。また、算定方法は、5の⒇の①、②及び④を準用する。
① 注20により入院又は外泊時の費用の算定について、入院又は外泊の期間は初日及び最終日は含まないので、連続して7泊の入院又は外泊を行う場合は、6日と計算されること。
(例)
入院又は外泊期間:3月1日~3月8日(8日間)
3月1日入院又は外泊の開始………所定単位数を算定
3月2日~3月7日(6日間)………1日につき246単位を算定可
3月8日入院又は外泊の終了………所定単位数を算定
② 入所者の入院又は外泊の期間中にそのまま退所した場合は、退所した日の外泊時の費用は算定できる。
また、入所者の外泊の期間中にそのまま併設医療機関に入院した場合には、入院日以降については外泊時の費用は算定できない。
④ 入院又は外泊時の取扱い
イ 入院又は外泊時の費用の算定にあたって、一回の入院又は外泊で月をまたがる場合は、最大で連続一三泊(一二日分)まで入院又は外泊時の費用の算定が可能であること。
(例) 月をまたがる入院の場合
入院期間:一月二十五日~三月八日
一月二十五日入院………所定単位数を算定
一月二十六日~一月三十一日(六日間)………一日につき二四六単位を算定可
二月一日~二月六日(六日間)………一日につき二四六単位を算定可
二月七日~三月七日………費用算定不可
三月八日退院………所定単位数を算定
ロ 「外泊」には、入所者の親戚の家における宿泊、子供又はその家族と旅行に行く場合の宿泊等も含むものであること。
ハ 外泊の期間中は、当該入所者については、居宅介護サービス費は算定されないものであること。
ニ 「入院」の場合、必要に応じて、入退院の手続きや家族等への連絡調整、情報提供などの業務にあたること。
注14 介護老人保健施設が居宅サービスを提供する場合
電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、入所者であって、退所が見込まれる者をその居宅において試行的に退所させ、介護老人保健施設が居宅サービスを提供する場合は、1月に6日を限度として所定単位数に代えて1日につき800単位を算定する。ただし、試行的な退所に係る初日及び最終日は算定せず、注13に掲げる単位数を算定する場合は算定しない。
注15 従来型個室に入所していた者の取扱い
平成17年9月30日において従来型個室に入所している者であって、平成17年10月1日以後引き続き従来型個室に入所するもの(別に厚生労働大臣が定める者に限る。)に対して、介護保健施設サービス費を支給する場合は、当分の間、介護保健施設サービス費(Ⅰ)の介護保健施設サービス費(iii)若しくは(iv)、介護保健施設サービス費(Ⅱ)の介護保健施設サービス費(ii)、介護保健施設サービス費(Ⅲ)の介護保健施設サービス費(ii)又は介護保健施設サービス費(Ⅳ)の介護保健施設サービス費(ii)を算定する。
従来型個室に入所していた者の取扱いの算定留意事項
5の(26)を準用する。
注22に規定する措置については、介護福祉施設サービスを受ける者であって、平成17年9月30日以前に従来型個室に入所し、平成17年10月1日以後に当該従来型個室を退所するまでの間、継続して当該従来型個室へ入所しており、併せて、当該期間中に、特別な居室の提供を受けた事に伴う特別な室料を払っていないものが対象となること。ただし、当該者が、当該従来型個室を一旦退所した後、再度、当該従来型個室に入所して介護福祉施設サービスを受ける場合にあっては、注22に規定する措置の対象とはならないこと。
注16 次のいずれかに該当する者に対して、介護保健施設サービス費を支給する場合は、介護保健施設サービス費(I)の介護保健施設サービス費(iii)若しくは(iv)、介護保健施設サービス費(II)の介護保健施設サービス費(ii)、介談保健施設サービス費(ⅲ)の介護保健施設サービス費(ii)又は介護保健施設サービス費(Ⅲ)の介護保健施設サービス費(ii)を算定する。
イ 感染症等により、従来型個室への入所が必要であると医師が判断した者であって、従来型個室への入所期間が30日以内であるもの
ロ 別に厚生労働大臣が定める基準に適合する従来型個室に入所する者
ハ 著しい精神症状等により、同室の他の入所者の心身の状況に重大な影響を及ぼすおそれがあるとして、従来型個室への入所が必要であると医師が判断した者
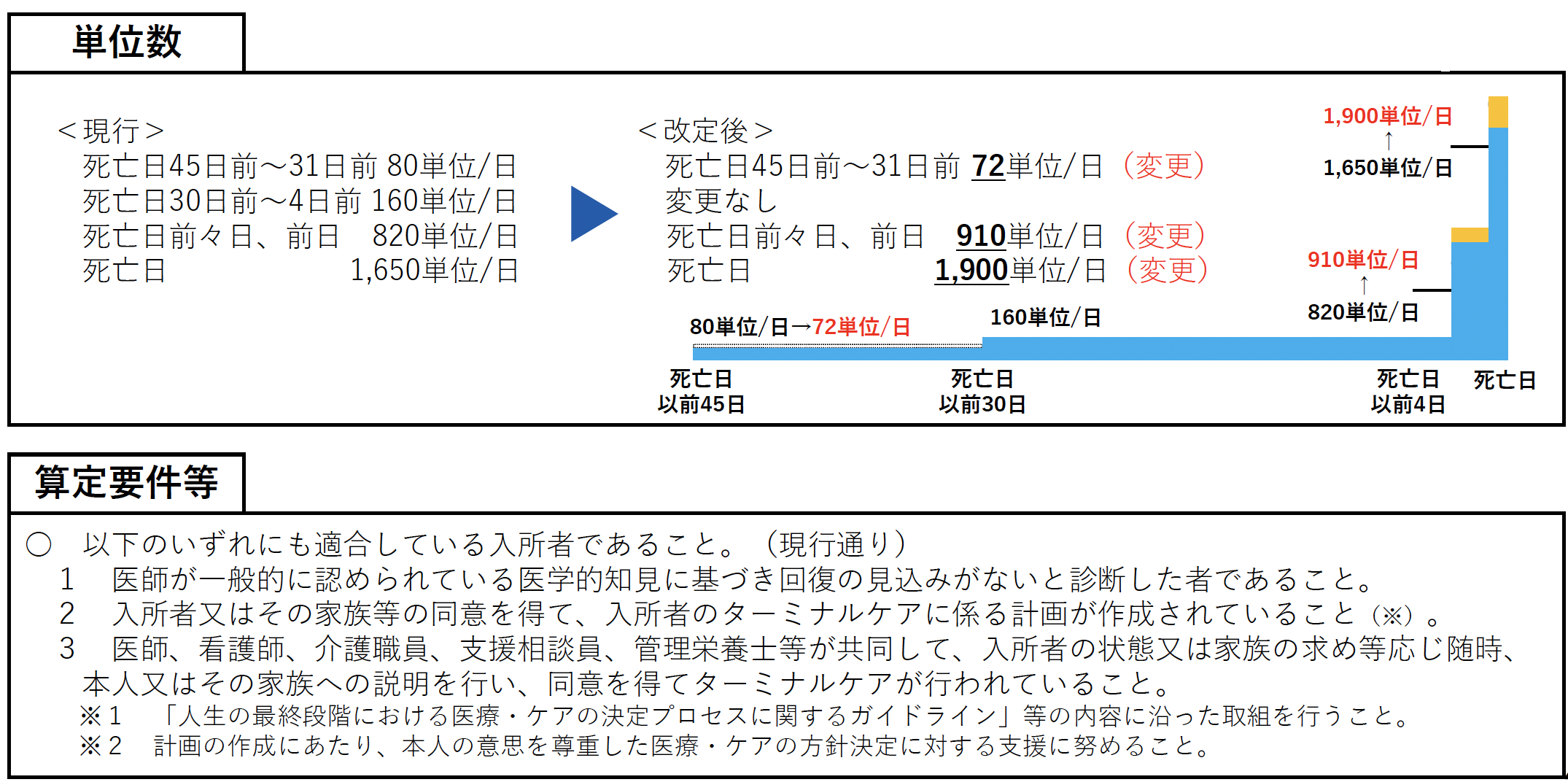
注17 ターミナルケア加算
電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、別に厚生労働大臣が定める基準に適合する入所者については、ターミナルケア加算として、イ⑴及び⑷並びにロ⑴及び⑷について、死亡日以前31日以上45日以下については1日につき72単位を、死亡日以前4日以上30日以下については1日につき160単位を、死亡日の前日及び前々日については1日につき910単位を、死亡日については1日につき1,900単位を死亡月に所定単位数に加算し、イ⑵及び⑶並びにロ⑵及び⑶について、死亡日以前31日以上45日以下については1日につき80単位を、死亡日以前4日以上30日以下については1日につき160単位を、死亡日の前日及び前々日については1日につき850単位を、死亡日については1日につき1,700単位を死亡月に所定単位数に加算する。ただし、退所した日の翌日から死亡日までの間は、算定しない。
ターミナルケア加算の算定留意事項
イ ターミナルケア加算は、医師が一般に認められている医学的知見に基づき回復の見込みがないと診断した入所者について、本人及び家族とともに、医師、看護職員、介護職員、支援相談員、管理栄養士等が共同して、随時本人又はその家族に対して十分な説明を行い、合意をしながら、その人らしさを尊重した看取りができるよう支援することを主眼として設けたものである。
ロ ターミナルケア加算は、利用者等告示第65号に定める基準に適合するターミナルケアを受けた入所者が死亡した場合に、死亡日を含めて45日を上限として、介護老人保健施設において行ったターミナルケアを評価するものである。
死亡前に他の医療機関等に移った場合又は自宅等に戻った場合には、当該施設においてターミナルケアを直接行っていない退所した日の翌日から死亡日までの間は、算定することができない。(したがって、退所した日の翌日から死亡日までの期間が45日以上あった場合には、ターミナルケア加算を算定することはできない。)
なお、ターミナルケアに係る計画の作成及びターミナルケアにあたっては、厚生労働省「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」等を参考にしつつ、本人の意思を尊重した医療・ケアの方針が実施できるよう、多職種が連携し、本人及びその家族と必要な情報の共有等に努めること。
ハ 介護老人保健施設を退所した月と死亡した月が異なる場合でも算定可能であるが、ターミナルケア加算は死亡月にまとめて算定することから、入所者側にとっては、当該施設に入所していない月についても自己負担を請求されることになるため、入所者が退所する際、退所の翌月に亡くなった場合に、前月分のターミナルケア加算に係る一部負担の請求を行う場合があることを説明し、文書にて同意を得ておくことが必要である。
ニ 介護老人保健施設は、施設退所の後も、継続して入所者の家族指導等を行うことが必要であり、入所者の家族等との継続的な関わりの中で、入所者の死亡を確認することが可能である。
ホ 外泊又は退所の当日についてターミナルケア加算を算定できるかどうかは、当該日に所定単位数を算定するかどうかによる。したがって、入所者が外泊した場合(外泊加算を算定した場合を除く。)には、当該外泊期間が死亡日以前45日の範囲内であれば、当該外泊期間を除いた期間について、ターミナルケア加算の算定が可能である。
ヘ 本人又はその家族に対する随時の説明に係る同意については、口頭で同意を得た場合は、その説明日時、内容等を記録するとともに、同意を得た旨を記載しておくことが必要である。
また、本人が十分に判断をできる状態になく、かつ、家族の来所が見込めないような場合も、医師、看護職員、介護職員、支援相談員、管理栄養士等が入所者の状態等に応じて随時、入所者に対するターミナルケアについて相談し、共同してターミナルケアを行っていると認められる場合には、ターミナルケア加算の算定は可能である。
この場合には、適切なターミナルケアが行われていることが担保されるよう、職員間の相談日時、内容等を記録するとともに、本人の状態や、家族と連絡を取ったにもかかわらず来所がなかった旨を記載しておくことが必要である。
なお、家族が入所者の看取りについてともに考えることは極めて重要であり、施設としては、1度連絡を取ったにもかかわらず来所がなかったとしても、定期的に連絡を取り続け、可能な限り家族の意思を確認しながらターミナルケアを進めていくことが重要である。
ト ターミナルケア加算を算定するに当たっては、本人又はその家族が個室でのターミナルケアを希望する場合には、当該施設は、その意向に沿えるよう考慮すべきであること。なお、個室に移行した場合の入所者については、注15に規定する措置の対象とする。
注18 特別療養費
イ(2)及び(3)並びに口(2)及び(3)について、入所者に対して、指導管理等のうち日常的に必要な医療行為として別に厚生労働大臣が定めるものを行った場合に、特別療養費として、別に厚生労働大臣が定める単位数に10円を乗じて得た額を算定する。
注19 療養体制維持特別加算
イ(2)及び(3)並びに口(2)及び(3)について、別に厚生労働大臣が定める施設基準に適合しているものとして都道府県知事に届け出た介護老人保健施設については、当該施設基準に掲げる区分に従い、療養体制維持特別加算として、次に掲げる区分に応じ、それぞれ1日につき次に掲げる所定単位数を加算する。
イ 療養体制維持特別加算(I) 27単位
ロ 療養体制維持特別加算(II) 57単位
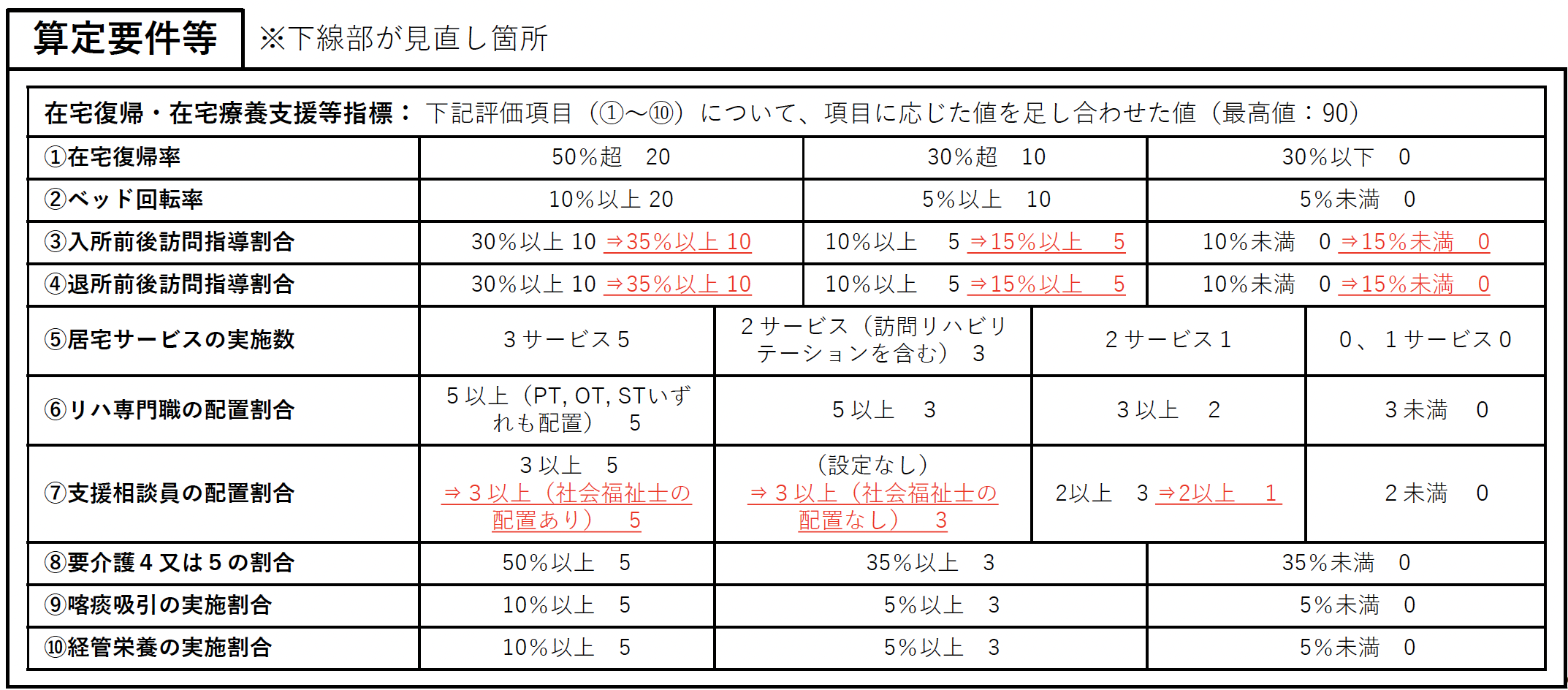
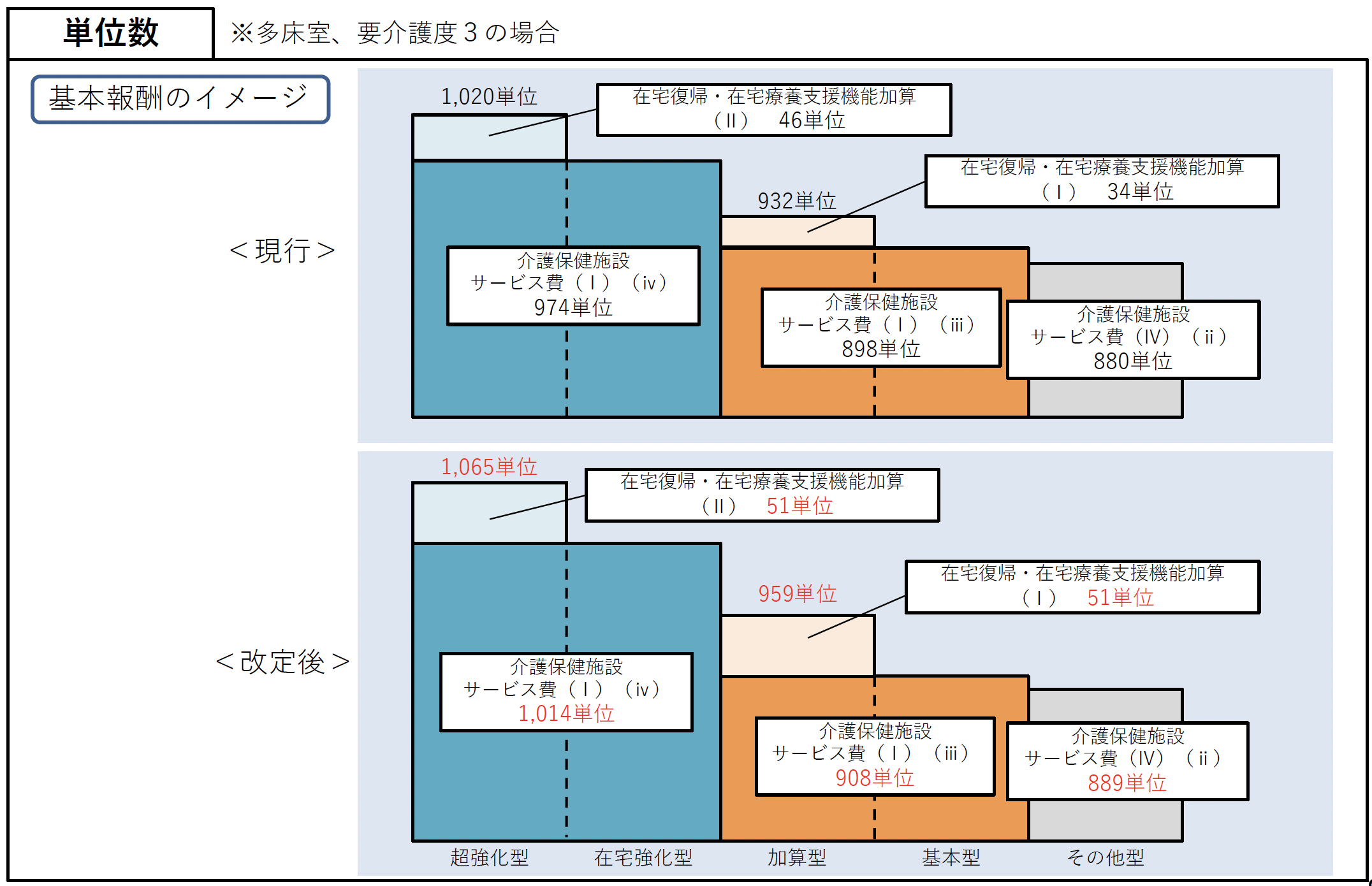
注20 在宅復帰・在宅療養支援機能加算
介護保健施設サービス費(Ⅰ)の介護保健施設サービス費(ⅰ)及び(ⅲ)並びにユニット型介護保健施設サービス費(Ⅰ)のユニット型介護保健施設サービス費(ⅰ)及び(ⅲ)について、別に厚生労働大臣が定める基準に適合するものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設については、在宅復帰・在宅療養支援機能加算(Ⅰ)として、1日につき51単位を、介護保健施設サービス費(Ⅰ)の介護保健施設サービス費(ⅱ)及び(ⅳ)並びにユニット型介護保健施設サービス費(Ⅰ)のユニット型介護保健施設サービス費(ⅱ)及び(ⅳ)について、別に厚生労働大臣が定める基準に適合するものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設については、在宅復帰・在宅療養支援機能加算(Ⅱ)として、1日につき51単位を所定単位数に加算する。
令和6年改定ポイント:介護老人保健施設における在宅復帰・在宅療養支援機能の促進
在宅復帰・在宅療養支援等評価指標及び要件について、介護老人保健施設の在宅復帰・在宅療養支援機能を更に推進する観点から、指標の取得状況等も踏まえ、以下の見直しを行う。その際、6月の経過措置期間を設けることとする。【告示改正】
ア 入所前後訪問指導割合に係る指標について、それぞれの区分の基準を引き上げる。
イ 退所前後訪問指導割合に係る指標について、それぞれの区分の基準を引き上げる。
ウ 支援相談員の配置割合に係る指標について、支援相談員として社会福祉士を配置していることを評価する。
また、基本報酬について、在宅復帰・在宅療養支援機能に係る指標の見直しを踏まえ、施設類型ごとに適切な水準に見直しを行うこととする。
注21 イ⑷又はロ⑷を算定している介護老人保健施設については、注9、注10及び注20並びにホからトまで、ヌからヲまで、ヨ、レ及びナからノまでは算定しない。
ハ 初期加算
⑴初期加算(Ⅰ) 60単位(新設)
⑵初期加算(Ⅱ) 30単位(新設)
注1 ⑴について、次に掲げる基準のいずれかに適合する介護老人保健施設において、急性期医療を担う医療機関の一般病棟への入院後30日以内に退院し、介護老人保健施設に入所した者について、当該介護老人保健施設に入所した日から起算して30日以内の期間については、初期加算(Ⅰ)として、1日につき所定単位数を加算する。ただし、初期加算(Ⅱ)を算定している場合は、算定しない。
イ 当該介護老人保健施設の空床情報について、地域医療情報連携ネットワーク等を通じ、地域の医療機関に定期的に情報を共有していること。(新設)
ロ 当該介護老人保健施設の空床情報について、当該介護老人保健施設のウェブサイトに定期的に公表するとともに、急性期医療を担う複数医療機関の入退院支援部門に対し、定期的に情報共有を行っていること。(新設)
注2 ⑵について、入所した日から起算して30日以内の期間については、初期加算(Ⅱ)として、1日につき所定単位数を加算する。ただし、初期加算(Ⅰ)を算定している場合は、算定しない。(新設)
初期加算の算定留意事項
① 初期加算は、入所者については、介護老人保健施設へ入所した当初には、施設での生活に慣れるために様々な支援を必要とすることから、入所日から30日間に限って、加算するものである。
② 「入所日から30日間」中に外泊を行った場合、当該外泊を行っている間は、初期加算を算定できないこと。
③ 当該施設における過去の入所及び短期入所療養介護との関係初期加算は、当該入所者が過去3月間(ただし、日常生活自立度のランクⅢ、Ⅳ又はMに該当する者の場合は過去1月間とする。)の間に、当該介護老人保健施設に入所したことがない場合に限り算定できることとする。なお、当該介護老人保健施設の短期入所療養介護を利用していた者が日を空けることなく引き続き当該施設に入所した場合については、初期加算は入所直前の短期入所療養介護の利用日数を30日から控除して得た日数に限り算定するものとする。
④ 初期加算(Ⅰ)は、入院による要介護者のADLの低下等を防ぐため、急性期医療を担う医療機関の一般病棟から介護老人保健施設への受入れを促進する観点や、医療的な状態が比較的不安定である者を受け入れる手間を評価する観点から、当該医療機関の入院日から起算して30日以内に退院した者を受け入れた場合について評価するものである。
⑤ 初期加算(Ⅰ)の算定に当たっては、以下のいずれかを満たすこと。
イ 当該介護老人保健施設の空床情報について、地域医療情報連携ネットワーク等の電子的システムを通じ、地域の医療機関に情報を共有し、定期的に更新をしていること。
ロ 当該介護老人保健施設の空床情報をウェブサイトに公表した上で定期的に更新するとともに、急性期医療を担う複数医療機関の入退院支援部門に対して、定期的に情報共有を行っていること。なお、上記イ及びロにおける定期的とは、概ね月に2回以上実施することを目安とする。
⑥ 上記⑤イについては、地域医療情報ネットワークに限らず、電子的システムにより当該介護老人保健施設の空床情報を医療機関が随時確認できる場合であればよいこと。
⑦ 上記⑤のロにおける医療機関への定期的な情報共有については、対面に限らず、電話や電子メール等による方法により共有することとしても差し支えない
⑧ 急性期医療を担う医療機関の一般病棟とは、具体的には、急性期一般入院基本料、7対1入院基本料若しくは10対1入院基本料(特定機能病院入院基本料(一般病棟に限る。)又は専門病院入院基本料に限る。)、救命救急入院料、特定集中治療室管理料、ハイケアユニット入院医療管理料、脳卒中ケアユニット入院医療管理料、地域包括医療病棟入院基本料、一類感染症患者入院医療管理料又は特殊疾患入院医療管理料を算定する病棟であること。
⑨ 急性期医療を担う医療機関の一般病棟から退院後、別の医療機関や病棟、居宅等を経由した上で介護老人保健施設に入所する場合においても、当該介護老人保健施設の入所日が急性期医療を担う医療機関の一般病棟への入院日から起算して30日以内であれば、算定できること。
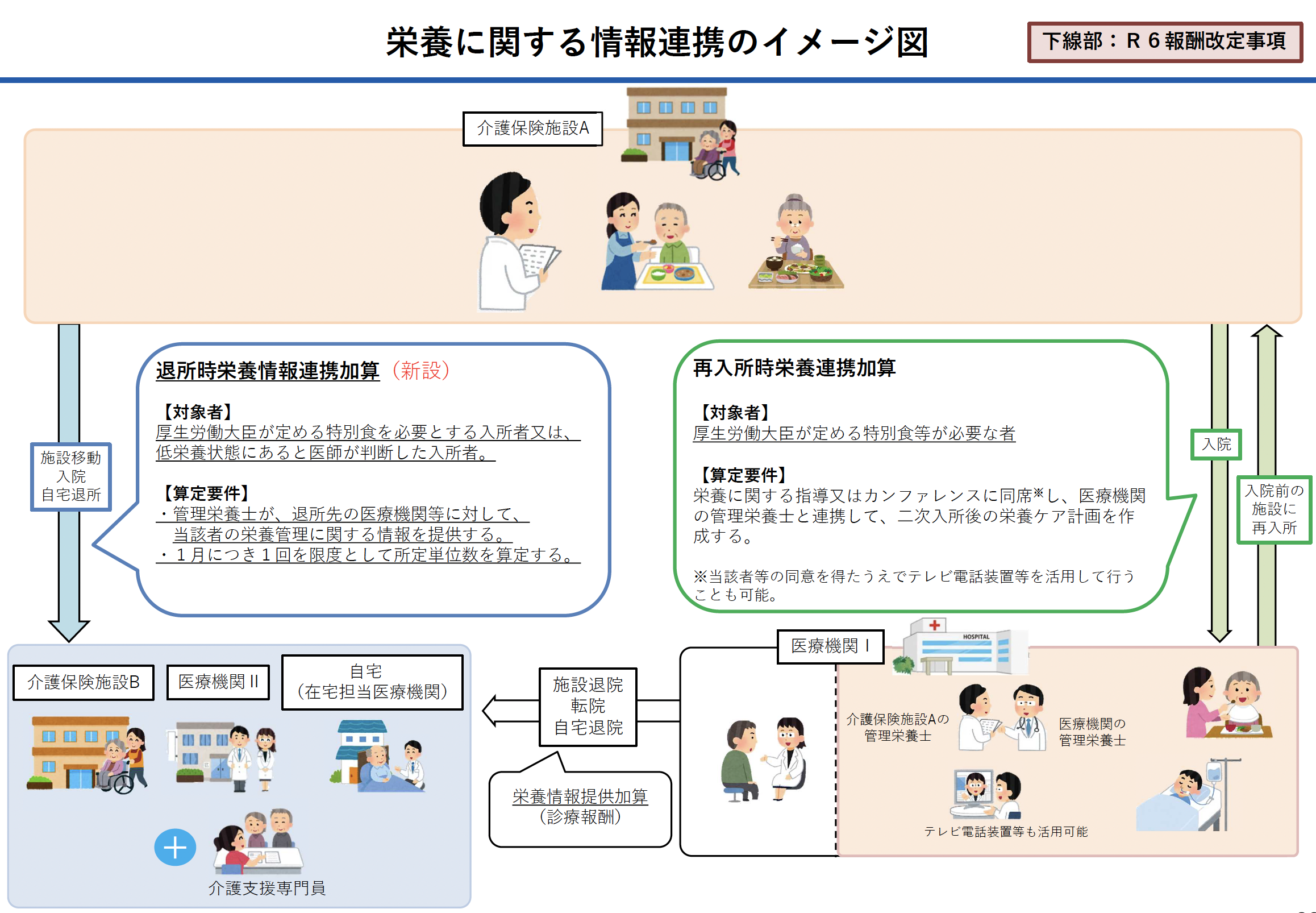
ニ 退所時栄養情報連携加算 70単位(新設)
注1 別に厚生労働大臣が定める特別食を必要とする入所者又は低栄養状態にあると医師が判断した入所者が、介護老人保健施設から退所する際に、その居宅に退所する場合は当該入所者の主治の医師の属する病院又は診療所及び介護支援専門員に対して、病院、診療所又は他の介護保険施設(以下この注において「医療機関等」という。)に入院又は入所する場合は当該医療機関等に対して、当該入所者の同意を得て、管理栄養士が当該者の栄養管理に関する情報を提供したときは、1月につき1回を限度として所定単位数を加算する。ただし、イ及びロの注7又はリの栄養マネジメント強化加算を算定している場合は、算定しない。
退所時栄養情報連携加算の算定留意事項
5の(23)を準用する。
① 退所時栄養情報連携加算は、指定介護老人福祉施設と医療機関等の有機的連携の強化等を目的としたものであり、入所者の栄養に関する情報を相互に提供することにより、継続的な栄養管理の確保等を図るものである。
② 退所時栄養情報連携加算は、別に厚生労働大臣が定める特別食を必要とする入所者又は低栄養状態にあると医師が判断した入所者が、指定介護老人福祉施設からその居宅に退所する場合、当該入所者の主治の医師の属する病院又は診療所及び介護支援専門員に対して、当該指定介護老人福祉施設の管理栄養士が当該入所者の栄養管理に関する情報を提供したときに算定できる。また、当該入所者が病院、診療所若しくは他の介護保険施設(以下、「医療機関等」という。)に入院若しくは入所する場合、当該医療機関等に対して、当該指定介護老人福祉施設の管理栄養士が当該入所者の栄養管理に関する情報を提供したときに算定できる。
なお、当該加算は、当該入所者が退所した日の属する月において、1月に1回を限度として算定できる。
③ 栄養管理に関する情報とは、提供栄養量、必要栄養量、食事形態(嚥下食コード含む。)、禁止食品、栄養管理に係る経過等をいう。
④ 栄養管理に関する情報の提供については別途通知(「リハビリテーション・個別機能訓練、栄養、口腔の実施及び一体的取組について」)を参照されたい。
⑤ 退所時栄養情報連携加算の対象となる特別食は、別に厚生労働大臣が定める特別食に加え、心臓疾患等の入所者に対する減塩食、十二指腸潰瘍の入所者に対する潰瘍食、侵襲の大きな消化管手術後の入所者に対する潰瘍食、クローン病及び潰瘍性大腸炎等により腸管の機能が低下している入所者に対する低残渣食並びに高度肥満症(肥満度がプラス40%以上又はBMIが30以上)の入所者に対する治療食をいう。
なお、高血圧の入所者に対する減塩食(食塩相当量の総量が6.0グラム未満のものに限る。)及び嚥下困難者(そのために摂食不良となった者も含む。)のための流動食は、介護福祉施設サービス、介護保健施設サービス、介護医療院サービス及び地域密着型介護老人福祉施設入所者生活介護の療養食加算の場合と異なり、退所時栄養情報連携加算の対象となる特別食に含まれる。
ホ 再入所時栄養連携加算 200単位
注1 別に厚生労働大臣が定める基準に適合する介護老人保健施設に入所している者が退所し、当該者が病院又は診療所に入院した場合であって、当該者が退院した後に再度介護老人保健施設に入所する際、当該者が別に厚生労働大臣が定める特別食等を必要とする者であり、当該介護老人保健施設の管理栄養士が当該病院又は診療所の管理栄養士と連携し当該者に関する栄養ケア計画を策定したときに、入所者1人につき1回を限度として所定単位数を加算する。ただし、イ及びロの注7を算定している場合は、算定しない。
再入所時栄養連携加算の算定留意事項
5の(24)を準用する。
① 指定介護老人福祉施設に入所していた者が、医療機関に入院し、当該者について、医師が別に厚生労働大臣が定める特別食又は嚥下調整食を提供する必要性を認めた場合であって、当該者が退院した後、直ちに再度当該指定介護老人福祉施設に入所(以下「二次入所」という。)した場合を対象とすること。
② 嚥下調整食は、硬さ、付着性、凝集性などに配慮した食事であって、日本摂食嚥下リハビリテーション学会の分類に基づくものをいう。また、心臓疾患等の者に対する減塩食、十二指腸潰瘍の者に対する潰瘍食、侵襲の大きな消化管手術後の入所者に対する潰瘍食、クローン病及び潰瘍性大腸炎等により腸管の機能が低下している者に対する低残渣食並びに高度肥満症(肥満度がプラス40%以上又はBMIが30以上)の者に対する治療食を含む。なお、高血圧の者に対する減塩食(食塩相当量の総量が6.0グラム未満のものに限る。)及び嚥下困難者(そのために摂食不良となった者も含む。)のための流動食は、介護福祉施設サービス、介護保健施設サービス、介護医療院サービス及び地域密着型介護老人福祉施設入所者生活介護の療養食加算の場合と異なり、再入所時栄養連携加算の対象となる特別食に含まれる。
③ 当該指定介護老人福祉施設の管理栄養士が当該者の入院する医療機関を訪問の上、当該医療機関での栄養に関する指導又はカンファレンスに同席し、当該医療機関の管理栄養士と連携して、二次入所後の栄養ケア計画を作成すること。
指導又はカンファレンスへの同席は、テレビ電話装置等を活用して行うことができるものとする。ただし、当該者又はその家族(以下この③において「当該者等」という。)が参加する場合にあっては、テレビ電話装置等の活用について当該者等の同意を得なければならない。
なお、テレビ電話装置等の活用に当たっては、個人情報保護委員会・厚生労働省「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス」、厚生労働省「医療情報システムの安全管理に関するガイドライン」等を遵守していること。
④ 当該栄養ケア計画について、二次入所後に入所者又はその家族の同意が得られた場合に算定すること。
へ 入所前後訪問指導加算(I) 450単位
入所前後訪問指導加算(II) 480単位
注 イ(1)及びロ(1)については、入所期間が1月を超えると見込まれる者の入所予定日前30日以内又は入所後7日以内に当該者が退所後生活する居宅を訪問し、退所を目的とした施設サービス計画の策定及び診療方針の決定を行った場合に、次に掲げる区分に応じ、入所中1回を限度として算定する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
なお、当該者が退所後にその居宅でなく、他の社会福祉施設等に入所する場合であって、当該者の同意を得て、当該社会福祉施設等を訪問し、退所を目的とした施設サービス計画の策定及び診療方針の決定を行った場合も、同様に算定する。
(1)入所前後訪問指導加算(Ⅰ) 退所を目的とした施設サービス計画の策定及び診療方針の決定を行った場合
(2)入所前後訪問指導加算(Ⅱ)退所を目的とした施設サービス計画の策定及び診療方針の決定にあたり、生活機能の具体的な改善目標を定めるとともに、退所後の生活に係る支援計画を策定した場合
入所前後訪問指導加算の算定留意事項
① 入所前後訪問指導加算(Ⅰ)は、入所期間が一月を超えると見込まれる入所予定者の入所予定日前三〇日から入所後七日までの間に、当該入所予定者が退所後生活する居宅を訪問して退所を目的とした施設サービス計画の策定及び診療の方針の決定(以下「施設サービス計画の策定等」という。)を行った場合に、入所中に一回に限り加算を行うものである。
② 入所前後訪問指導加算(Ⅱ)は、①における施設サービス計画の策定等にあたり、⑤に掲げる職種が会議を行い、次のイ及びロを共同して定めた場合に、入所中に1回に限り加算を行うものである。なお、会議は、テレビ電話装置等を活用して行うことができるものとする。この際、個人情報保護委員会・厚生労働省「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス」、厚生労働省「医療情報システムの安全管理に関するガイドライン」等を遵守すること。
イ 生活機能の具体的な改善目標
当該入所予定者が退所後生活する居宅の状況に合わせ、また入所予定者及びその家族等の意向を踏まえ、入浴や排泄等の生活機能について、入所中に到達すべき具体的な改善目標を定めること。
ロ 退所後の生活に係る支援計画
入所予定者の生活を総合的に支援するため、入所予定者およびその家族等の意向を踏まえた施設及び在宅の双方にわたる切れ目のない支援計画を作成すること。当該支援計画には、反復的な入所や併設サービスの利用、インフォーマルサービスの活用等を広く含み得るものであること。当該支援計画の策定に当たっては、終末期の過ごし方及び看取りについても話し合いを持つように努め、入所予定者およびその家族等が希望する場合には、その具体的な内容を支援計画に含むこと。
③ 入所前に居宅を訪問した場合は入所日に算定し、入所後に訪問した場合は訪問日に算定すること。
④ 入所前後訪問指導加算は、次の場合には算定できないものであること。
イ 病院又は診療所のみを訪問し、居宅を訪問しない場合
ロ 他の介護保険施設のみを訪問し、居宅を訪問しない場合
ハ 予定の変更に伴い、入所しなかった場合
⑤ 入所前後訪問指導は、医師、看護職員、支援相談員、理学療法士、作業療法士又は言語聴覚士、管理栄養士、介護支援専門員等が協力して行うこと。
⑥ 入所前後訪問指導は、入所者及びその家族等のいずれにも行うこと。
⑦ 入所前後訪問指導を行った場合は、指導日及び指導内容の要点を診療録等に記載すること。
ト 退所時等支援等加算
⑴退所時等支援加算
㈠試行的退所時指導加算 400単位
㈡退所時情報提供加算
a 退所時情報提供加算(Ⅰ) 500単位
b 退所時情報提供加算(Ⅱ) 250単位
㈢入退所前連携加算(Ⅰ) 600単位
㈣入退所前連携加算(Ⅱ) 400単位
⑵訪問看護指示加算 400単位
注1 ⑴の(一)については、退所が見込まれる入所期間が1月を超える入所者をその居宅において試行的に退所させる場合において、当該入所者の試行的な退所時に、当該入所者及びその家族等に対して、退所後の療養上の指導を行った場合に、入所中最初に試行的な退所を行った月から3月の間に限り入所者1人につき、1月に1回を限度として所定単位数を加算する。
注2 ⑴の㈡のaについては、入所者が退所し、その居宅において療養を継続する場合において、当該入所者の退所後の主治の医師に対して、当該入所者の同意を得て、当該入所者の診療状況、心身の状況、生活歴等の情報を提供した上で、当該入所者の紹介を行った場合に、入所者1人につき1回に限り算定する。
入所者が退所後にその居宅でなく、他の社会福祉施設等に入所する場合であって、当該入所者の同意を得て、当該社会福祉施設等に対して当該入所者の診療状況、心身の状況、生活歴等の当該入所者の処遇に必要な情報を提供したときも、同様に算定する。
注3 ⑴の㈡のbについては、入所者が退所し、医療機関に入院する場合において、当該医療機関に対して、当該入所者の同意を得て、当該入所者の心身の状況、生活歴等の情報を提供した上で、当該入所者の紹介を行った場合に、入所者1人につき1回に限り算定する。(新設)
注4 (1)の曰については、次に掲げるいずれの基準にも適合する場合に、(1)の(四)については、ロに掲げる基準に適合する場合に、入所者1人につき1回を限度として算定する。ただし、(1)の(三)を算定している場合は、(1)の(四)は算定しない。
イ 入所予定日前30日以内又は入所後30日以内に、入所者が退所後に利用を希望する指定居宅介護支援事業者と連携し、当該入所者の同意を得て、退所後の居宅サービス又は地域密着型サービスの利用方針を定めること。
ロ 入所期間が1月を超える入所者が退所し、その居宅において居宅サービス又は地域密着型サービスを利用する場合において、当該入所者の退所に先立って当該入所者が利用を希望する指定居宅介護支援事業者に対して、当該入所者の同意を得て、当該入所者の診療状況を示す文書を添えて当該入所者に係る居宅サービス又は地域密着型サービスに必要な情報を提供し、かつ、当該指定居宅介護支援事業者と連携して退所後の居宅サービス又は地域密着型サービスの利用に関する調整を行うこと。
注5 ⑵については、入所者の退所時に、介護老人保健施設の医師が、診療に基づき、指定訪問看護(指定居宅サービス等の事業の人員、設備及び運営に関する基準第59条に規定する指定訪問看護をいう。以下同じ。)、指定定期巡回・随時対応型訪問介護看護(指定地域密着型サービスの事業の人員、設備及び運営に関する基準(平成18年厚生労働省令第34号。以下「指定地域密着型サービス基準」という。)第3条の2に規定する指定定期巡回・随時対応型訪問介護看護をいう。以下同じ。)(訪問看護サービス(指定地域密着型サービス基準第3条の3第4号に規定する訪問看護サービスをいう。以下同じ。)を行う場合に限る。)又は指定看護小規模多機能型居宅介護(指定地域密着型サービス基準第170条に規定する指定看護小規模多機能型居宅介護をいう。以下同じ。)(看護サービス(指定地域密着型サービス基準第177条第10号に規定する看護サービスをいう。以下同じ。)を行う場合に限る。)の利用が必要であると認め、当該入所者の選定する指定訪問看護ステーション(指定居宅サービス等の事業の人員、設備及び運営に関する基準第60条第1項第1号に規定する指定訪問看護ステーションをいう。以下同じ。)、指定定期巡回・随時対応型訪問介護看護事業所(指定地域密着型サービス基準第3条の4に規定する指定定期巡回・随時対応型訪問介護看護事業所をいう。以下同じ。)又は指定看護小規模多機能型居宅介護事業所(指定地域密着型サービス基準第171条第1項に規定する指定看護小規模多機能型居宅介護事業所をいう。以下同じ。)に対して、当該入所者の同意を得て、訪問看護指示書(指定定期巡回・随時対応型訪問介護看護事業所の場合にあっては訪問看護サービスに係る指示書をいい、指定看護小規模多機能型居宅介護事業所の場合にあっては看護サービスに係る指示書をいう。以下同じ。)を交付した場合に、入所者1人につき1回を限度として算定する。
令和6年改定ポイント:入院時等の医療機関への情報提供
○介護老人保健施設及び介護医療院について、入所者の入院時に、施設等が把握している生活状況等の情報提供を更に促進する観点から、退所時情報提供加算について、入所者が医療機関へ退所した際、生活支援上の留意点や認知機能等にかかる情報を提供した場合について、新たに評価する区分を設ける。また、入所者が居宅に退所した際に、退所後の主治医に診療情報を情報提供することを評価する現行相当の加算区分についても、医療機関への退所の場合と同様に、生活支援上の留意点等の情報提供を行うことを算定要件に加える。
○また、介護老人福祉施設、特定施設入居者生活介護、認知症対応型共同生活介護について、入所者または入居者(以下「入所者等」という。)が医療機関へ退所した際、生活支援上の留意点等の情報提供を行うことを評価する新たな加算を創設する。【告示改正】

チ 協力医療機関連携加算(新設)
注1 介護老人保健施設において、協力医療機関(介護老人保健施設の人員、施設及び設備並びに運営に関する基準(平成11年厚生省令第40号)第30条第1項本文に規定する協力医療機関をいう。)との間で、入所者の同意を得て、当該入所者の病歴等の情報を共有する会議を定期的に開催している場合は、次に掲げる区分に応じ、1月につき次に掲げる単位数を所定単位数に加算する。
⑴当該協力医療機関が、介護老人保健施設の人員、施設及び設備並びに運営に関する基準第30条第1項第1号から第3号までに規定する要件を満たしている場合 50単位
⑵⑴以外の場合 5単位
協力医療機関連携加算の算定留意事項
5(27)を準用する。
① 本加算は、高齢者施設等と協力医療機関との実効性のある連携体制を構築する観点から、入所者の急変時等に備えた関係者間の平時からの連携を強化するため、入所者の病歴等の情報共有や急変時等における対応の確認等を行う会議を定期的に開催することを評価するものである。
② 会議では、特に協力医療機関に対して診療の求めを行うこととなる可能性が高い入所者や新規入所者を中心に情報共有や対応の確認等を行うこととし、毎回の会議において必ずしも入所者全員について詳細な病状等を共有しないこととしても差し支えない。
③ 協力医療機関が指定介護老人福祉施設基準第28条第1項第1号から第3号までに規定する要件(以下、3要件という。)を満たしている場合には⑴の50単位(令和7年3月31日までの間は100単位)、それ以外の場合は⑵の5単位を加算する。⑴について、複数の医療機関を協力医療機関として定めることにより3要件を満たす場合には、それぞれの医療機関と会議を行う必要がある。⑴を算定する場合において、指定介護老人福祉施設基準第28条第2項に規定する届出として3要件を満たす医療機関の情報を都道府県等に届け出ていない場合には、速やかに届け出ること。
④ 「会議を定期的に開催」とは、概ね月に1回以上開催されている必要がある。ただし、電子的システムにより当該協力医療機関において、当該施設の入所者の情報が随時確認できる体制が確保されている場合には、定期的に年3回以上開催することで差し支えないこととする。なお、協力医療機関へ診療の求めを行う可能性の高い入所者がいる場合においては、より高い頻度で情報共有等を行う会議を実施することが望ましい。
⑤ 会議は、テレビ電話装置等(リアルタイムでの画像を介したコミュニケーションが可能な機器をいう。以下同じ。)を活用して行うことができるものとする。この際、個人情報保護委員会・厚生労働省「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス」、厚生労働省「医療情報システムの安全管理に関するガイドライン」等を遵守すること。
⑥ 本加算における会議は、指定介護老人福祉施設基準第28条第2項に規定する、入所者の病状が急変した場合の対応の確認と一体的に行うこととしても差し支えない。
⑦ 会議の開催状況については、その概要を記録しなければならない。
令和6年改定ポイント:協力医療機関との連携体制の構築
介護保険施設について、施設内で対応可能な医療の範囲を超えた場合に、協力医療機関との連携の下でより適切な対応を行う体制を確保する観点から、在宅医療を担う医療機関や在宅医療を支援する地域の医療機関等と実効性のある連携体制を構築するために、以下の見直しを行う。【省令改正】(引用)
ア 以下の要件を満たす協力医療機関(③については病院に限る。)を定めることを義務付ける(複数の医療機関を定めることにより要件を満たすこととしても差し支えないこととする。)。その際、義務付けにかかる期限を3年とし、併せて連携体制に係る実態把握を行うとともに必要な対応について検討する。
①入所者の病状が急変した場合等において、医師又は看護職員が相談対応を行う体制を常時確保していること。
②診療の求めがあった場合において、診療を行う体制を常時確保していること。
③入所者の病状の急変が生じた場合等において、当該施設の医師又は協力医療機関その他の医療機関の医師が診療を行い、入院を要すると認められた入所者の入院を原則として受け入れる体制を確保していること。
イ 1年に1回以上、協力医療機関との間で、入所者の病状の急変が生じた場合等の対応を確認するとともに、当該協力医療機関の名称等について、当該事業所の指定を行った自治体に提出しなければならないこととする。
ウ 入所者が協力医療機関等に入院した後に、病状が軽快し、退院が可能となった場合においては、速やかに再入所させることができるように努めることとする。
リ 栄養マネジメント強化加算 11単位
注1 別に厚生労働大臣が定める基準に適合するものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、入所者ごとの継続的な栄養管理を強化して実施した場合、栄養マネジメント強化加算として、1日につき所定単位数を加算する。ただし、イ及びロの注7を算定している場合は、算定しない。
栄養マネジメント強化加算の算定留意事項
5の(28)を準用する。
① 栄養マネジメント強化加算は、原則として入所者全員を対象として入所者ごとに大臣基準第65号の3に掲げる要件を満たした場合に、当該施設の入所者全員に対して算定できるものであること。
② 大臣基準第65号の3イに規定する常勤換算方法での管理栄養士の員数の算出方法は、以下のとおりとする。なお、当該算出にあたり、調理業務の委託先において配置される栄養士及び管理栄養士の数は含むことはできないこと。また、給食管理を行う常勤の栄養士が1名以上配置されている場合は、管理栄養士が、給食管理を行う時間を栄養ケア・マネジメントに充てられることを踏まえ、当該常勤の栄養士1名に加えて、管理栄養士を常勤換算方式で、入所者の数を70で除して得た数以上配置していることを要件とするが、この場合における「給食管理」とは、給食の運営を管理として行う、調理管理、材料管理、施設等管理、業務管理、衛生管理及び労働衛生管理を指すものであり、これらの業務を行っている場合が該当すること。なお、この場合においても、特別な配慮を必要とする場合など、管理栄養士が給食管理を行うことを妨げるものではない。
イ 暦月ごとの職員の勤務延時間数を、当該施設において常勤の職員が勤務すべき時間で除することによって算出するものとし、小数点第2位以下を切り捨てるものとする。なお、やむを得ない事情により、配置されていた職員数が一時的に減少した場合は、1月を超えない期間内に職員が補充されれば、職員数が減少しなかったものとみなすこととする。
ロ 員数を算定する際の入所者数は、当該年度の前年度(毎年4月1日に始まり翌年3月31日をもって終わる年度とする。以下同じ。)の平均を用いる(ただし、新規開設又は再開の場合は推定数による。)。この場合、入所者数の平均は、前年度の全入所者の延数を当該前年度の日数で除して得た数とする。この平均入所者の算定に当たっては、小数点第2位以下を切り上げるものとする。
③ 当該加算における低栄養状態のリスク評価は、「リハビリテーション・個別機能訓練、栄養管理及び口腔管理の実施に関する基本的な考え方並びに事務処理手順及び様式例の提示について」第4に基づき行うこと。ただし、低栄養状態のリスクが中リスク者のうち、経口による食事の摂取を行っておらず、栄養補給法以外のリスク分類に該当しない場合は、低リスク者に準じた対応とすること。
④ 低栄養状態のリスクが、中リスク及び高リスクに該当する者に対し、管理栄養士等が以下の対応を行うこと。
イ 基本サービスとして、医師、歯科医師、管理栄養士、看護師、介護支援専門員その他の職種の者が共同して作成する栄養ケア計画に、低栄養状態の改善等を行うための栄養管理方法や食事の観察の際に特に確認すべき点等を示すこと。
ロ 当該栄養ケア計画に基づき、食事の観察を週3回以上行い、当該入所者の栄養状態、食事摂取量、摂食・嚥下の状況、食欲・食事の満足感、嗜好を踏まえた食事の調整や、姿勢、食具、食事の介助方法等の食事環境の整備等を実施すること。食事の観察については、管理栄養士が行うことを基本とし、必要に応じ、関連する職種と連携して行うこと。やむを得ない事情により、管理栄養士が実施できない場合は、介護職員等の他の職種の者が実施することも差し支えないが、観察した結果については、管理栄養士に報告すること。
なお、経口維持加算を算定している場合は、当該加算算定に係る食事の観察を兼ねても差し支えない。
ハ 食事の観察の際に、問題点が見られた場合は、速やかに関連する職種と情報共有を行い、必要に応じて栄養ケア計画を見直し、見直し後の計画に基づき対応すること。
ニ 当該入所者が退所し、居宅での生活に移行する場合は、入所者又はその家族に対し、管理栄養士が退所後の食事に関する相談支援を行うこと。また、他の介護保険施設や医療機関に入所(入院)する場合は、入所中の栄養管理に関する情報(必要栄養量、食事摂取量、嚥下調整食の必要性(嚥下食コード)、食事上の留意事項等)を入所先(入院先)に提供すること。
⑤ 低栄養状態のリスクが低リスクに該当する者については、④ロに掲げる食事の観察の際に、あわせて食事の状況を把握し、問題点がみられた場合は、速やかに関連する職種と情報共有し、必要に応じて栄養ケア計画を見直し、見直し後の計画に基づき対応すること。
⑥ 大臣基準第65号の3ニに規定する厚生労働省への情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
サービスの質の向上を図るため、LIFEへの提出情報及びフィードバック情報を活用し、利用者の状態に応じた栄養ケア計画の作成(Plan)、当該計画に基づく支援の提供(Do)、当該支援内容の評価(Check)、その評価結果を踏まえた当該計画の見直し・改善(Action)の一連のサイクル(PDCAサイクル)により、サービスの質の管理を行うこと。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
ヌ 経口移行加算 28単位
注1 別に厚生労働大臣が定める基準に適合する介護老人保健施設において、医師の指示に基づき、医師、歯科医師、管理栄養士、看護師、介護支援専門員その他の職種の者が共同して、現に経管により食事を摂取している入所者ごとに経口による食事の摂取を進めるための経口移行計画を作成している場合であって、当該計画に従い、医師の指示を受けた管理栄養士又は栄養士による栄養管理及び言語聴覚士又は看護職員による支援が行われた場合は、当該計画が作成された日から起算して180日以内の期間に限り、1日につき所定単位数を加算する。ただし、イ及びロの注7を算定している場合は、算定しない。
注2 経口による食事の摂取を進めるための経口移行計画に基づき、管理栄養士又は栄養士が行う栄養管理及び言語聴覚士又は看護職員が行う支援が、当該計画が作成された日から起算して180日を超えた期間に行われた場合であっても、経口による食事の摂取が一部可能な者であって、医師の指示に基づき継続して経口による食事の摂取を進めるための栄養管理及び支援が必要とされるものに対しては、引き続き当該加算を算定できるものとする。
経口移行加算の算定留意事項
5の(29)を準用する。
① 経口移行加算のうち経管栄養から経口栄養に移行しようとする者に係るものについては、次に掲げるイからハまでの通り、実施するものとすること。
イ 現に経管により食事を摂取している者であって、経口による食事の摂取を進めるための栄養管理及び支援が必要であるとして、医師の指示を受けた者を対象とすること。医師、歯科医師、管理栄養士、看護師、言語聴覚士、介護支援専門員その他の職種の者が共同して、経口による食事の摂取を進めるための栄養管理の方法等を示した経口移行計画を作成すること(栄養ケア計画と一体のものとして作成すること。)。また、当該計画については、経口による食事の摂取を進めるための栄養管理及び支援の対象となる入所者又はその家族に説明し、その同意を得ること。なお、介護福祉施設サービスにおいては、経口移行計画に相当する内容を施設サービス計画の中に記載する場合は、その記載をもって経口移行計画の作成に代えることができるものとすること。
ロ 当該計画に基づき、経口による食事の摂取を進めるための栄養管理及び支援を実施すること。経口移行加算の算定期間は、経口からの食事の摂取が可能となり経管による食事の摂取を終了した日までの期間とするが、その期間は入所者又はその家族の同意を得た日から起算して、一八〇日以内の期間に限るものとし、それを超えた場合においては、原則として当該加算は算定しないこと。
ハ 経口による食事の摂取を進めるための栄養管理及び支援が、入所者又はその家族の同意を得られた日から起算して、一八〇日を超えて実施される場合でも、経口による食事の摂取が一部可能なものであって、医師の指示に基づき、継続して経口による食事の摂取を進めるための栄養管理及び支援が必要とされる場合にあっては、引き続き当該加算を算定できるものとすること。ただし、この場合において、医師の指示はおおむね二週間ごとに受けるものとすること。
② 経管栄養法から経口栄養法への移行は、場合によっては、誤嚥性肺炎の危険も生じうることから、次のイからハまでについて確認した上で実施すること。
イ 全身状態が安定していること(血圧、呼吸、体温が安定しており、現疾患の病態が安定していること。)。
ロ 刺激しなくても覚醒を保っていられること。
ハ 嚥下反射が見られること(唾液嚥下や口腔、咽頭への刺激による喉頭挙上が認められること。)。
ニ 咽頭内容物を吸引した後は唾液を嚥下しても「むせ」がないこと。
③ 経口移行加算を一八〇日間にわたり算定した後、経口摂取に移行できなかった場合に、期間を空けて再度経口摂取に移行するための栄養管理及び支援を実施した場合は、当該加算は算定できないものとすること。
④ 入所者の口腔の状態によっては、歯科医療における対応を要する場合も想定されることから、必要に応じて、介護支援専門員を通じて主治の歯科医師への情報提供を実施するなどの適切な措置を講じること。
⑤ なお、当該加算に係る計画の作成に当たっては別途通知(「リハビリテーション・個別機能訓練、栄養、口腔の実施及び一体的取組について」)を参照されたい。
ル 経口維持加算
⑴経口維持加算(Ⅰ) 400単位
⑵経口維持加算(Ⅱ) 100単位
注1 ⑴については、別に厚生労働大臣が定める基準に適合する介護老人保健施設において、現に経口により食事を摂取する者であって、摂食機能障害を有し、誤嚥えんが認められる入所者に対して、医師又は歯科医師の指示に基づき、医師、歯科医師、管理栄養士、看護師、介護支援専門員その他の職種の者が共同して、入所者の栄養管理をするための食事の観察及び会議等を行い、入所者ごとに、経口による継続的な食事の摂取を進めるための経口維持計画を作成している場合であって、当該計画に従い、医師又は歯科医師の指示(歯科医師が指示を行う場合にあっては、当該指示を受ける管理栄養士等が医師の指導を受けている場合に限る。)を受けた管理栄養士又は栄養士が、栄養管理を行った場合に、1月につき所定単位数を加算する。ただし、イ及びロの注7又は経口移行加算を算定している場合は算定しない。
注2 (2)については協力歯科医療機関を定めている介護老人保健施設が、経口維持加算(I)を算定している場合であって、入所者の経口による継続的な食事の摂取を支援するための食事の観察及び会識等に、医師(介護老人保健施設の人員、施設及び設備並びに運営に関する基準第2条第1項第一号に規定する医師を除く。)、歯科医師、歯科衛生士又は言語聴覚士が加わった場合は1月につき所定単位数を加算する。
経口維持加算の算定留意事項
5の(30)を準用する。
① 経口維持加算(Ⅰ)については、次に掲げるイからハまでの通り、実施するものとすること。
イ 現に経口により食事を摂取している者であって、摂食機能障害(食事の摂取に関する認知機能の低下を含む。以下同じ。)を有し、水飲みテスト(「氷砕片飲み込み検査」、「食物テスト(food test)」、「改訂水飲みテスト」などを含む。以下同じ。)、頸部聴診法、造影撮影(医科診療報酬点数表中「造影剤使用撮影」をいう。以下同じ、内視鏡検査(医科診療報酬点数表中「喉頭ファイバースコピー」をいう。以下同じ等により誤嚥が認められる(喉頭侵入が認められる場合及び食事の摂取に関する認知機能の低下により誤嚥の有無に関する検査を実施することが困難である場合を含む。以下同じ。)ことから、継続して経口による食事の摂取を進めるための特別な管理が必要であるものとして、医師又は歯科医師の指示を受けたものを対象とすること。ただし、歯科医師が指示を行う場合にあっては、当該指示を受ける管理栄養士等が、対象となる入所者に対する療養のために必要な栄養の指導を行うに当たり、主治の医師の指導を受けている場合に限る(以下同じ。)。
ロ 月1回以上、医師、歯科医師、管理栄養士、看護職員、言語聴覚士、介護支援専門員その他の職種の者が共同して、入所者の栄養管理をするための食事の観察及び会議等を行い、継続して経口による食事の摂取を進めるための特別な管理の方法等を示した経口維持計画の作成を行うとともに、必要に応じた見直しを行うこと。また、当該経口維持計画の作成及び見直しを行った場合においては、特別な管理の対象となる入所者又はその家族に説明し、その同意を得ること。なお、介護福祉施設サービスにおいては、経口維持計画に相当する内容を施設サービス計画の中に記載する場合は、その記載をもって経口維持計画の作成に代えることができるものとすること。
入所者の栄養管理をするための会議は、テレビ電話装置等を活用して行うことができるものとする。この際、個人情報保護委員会・厚生労働省「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス」、厚生労働省「医療情報システムの安全管理に関するガイドライン」等を遵守すること。
ハ 当該経口維持計画に基づき、栄養管理を実施すること。「特別な管理」とは、入所者の誤嚥を防止しつつ、継続して経口による食事の摂取を進めるための食物形態、摂食方法等における適切な配慮のことをいう。
② 経口維持加算(Ⅱ)における食事の観察及び会議等の実施に当たっては、医師(指定介護老人福祉施設基準第二条第一項第一号に規定する医師を除く。)、歯科医師、歯科衛生士又は言語聴覚士のいずれか一名以上が加わることにより、多種多様な意見に基づく質の高い経口維持計画を策定した場合に算定されるものであること。
③ 経口維持加算(Ⅰ)及び経口維持加算(Ⅱ)の算定に当たり実施する食事の観察及び会議等は、関係職種が一堂に会して実施することを想定しているが、やむを得ない理由により、参加するべき者の参加が得られなかった場合は、その結果について終了後速やかに情報共有を行うことで、算定を可能とする。
④ 管理体制とは、食事の中止、十分な排痰、医師又は歯科医師との緊密な連携等が迅速に行われる体制とすること。
⑤ なお、当該加算に係る計画の作成に当たっては別途通知(「リハビリテーション・個別機能訓練、栄養、口腔の実施及び一体的取組について」)を参照されたい。
療養食加算の算定留意事項
5の(32)を準用する。
2の(21)を準用する。なお、経口による食事の摂取を進めるための栄養管理及び支援が行われている場合にあっては、経口移行加算又は経口維持加算を併せて算定することが可能である。
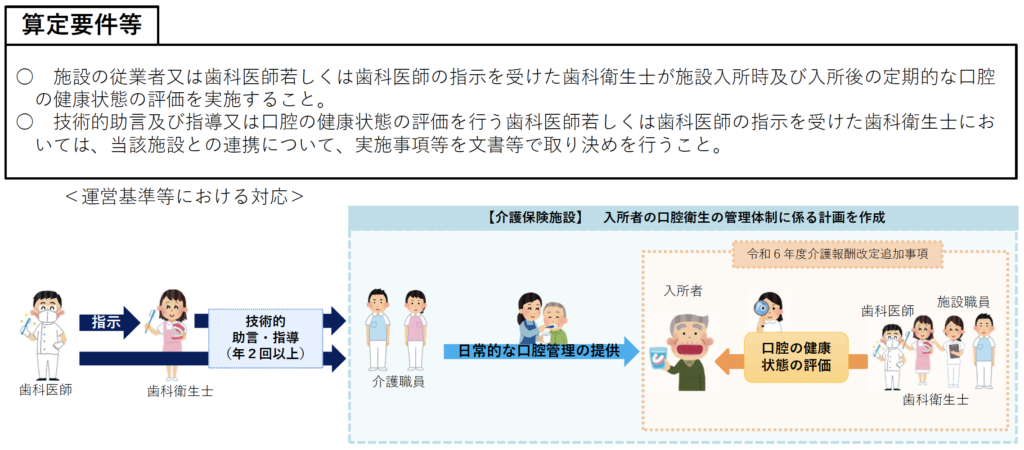
ヲ 口腔衛生管理加算
注1 別に厚生労働大臣が定める基準に適合する介護老人保健施設において、入所者に対し、歯科衛生士が口腔衛生の管理を行った場合は当該基準に掲げる区分に従い1月につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては次に掲げるその他の加算は算定しない。
(1)口腔衛生管理加算(I) 90単位
(2)口腔衛生管理加算(II) 110単位
口腔衛生管理加算の算定留意事項
5の(31)を準用する。
① 口腔衛生管理加算については、歯科医師の指示を受けた歯科衛生士が施設の入所者に対して口腔衛生の管理を行い、当該入所者に係る口腔清掃等について介護職員へ具体的な技術的助言及び指導をした場合において、当該入所者ごとに算定するものである。
② 当該施設が口腔衛生管理加算に係るサービスを提供する場合においては、当該サービスを実施する同一月内において医療保険による訪問歯科衛生指導の実施の有無を入所者又はその家族等に確認するとともに、当該サービスについて説明し、その提供に関する同意を得た上で行うこと。
③ 歯科医師の指示を受けて当該施設の入所者に対して口腔衛生の管理を行う歯科衛生士は、口腔に関する問題点、歯科医師からの指示内容の要点(ただし、歯科医師から受けた指示内容のうち、特に歯科衛生士が入所者に対する口腔衛生の管理を行うにあたり配慮すべき事項とする。)、当該歯科衛生士が実施した口腔衛生の管理の内容、当該入所者に係る口腔清掃等について介護職員への具体的な技術的助言及び指導の内容及びその他必要と思われる事項に係る記録を別紙様式3を参考として作成し、当該施設に提出すること。当該施設は、当該記録を保管するとともに、必要に応じてその写しを当該入所者に対して提供すること。
④ 当該歯科衛生士は、介護職員から当該入所者の口腔に関する相談等に必要に応じて対応するとともに、当該入所者の口腔の状態により医療保険における対応が必要となる場合には、適切な歯科医療サービスが提供されるよう当該歯科医師及び当該施設への情報提供を行うこと。
⑤ 厚生労働省への情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
サービスの質の向上を図るため、LIFEへの提出情報及びフィードバック情報を活用し、入所者の状態に応じた口腔衛生の管理の内容の決定(Plan)、当該決定に基づく支援の提供(Do)、当該支援内容の評価(Check)、その評価結果を踏まえた当該支援内容の見直し・改善(Action)の一連のサイクル(PDCAサイクル)により、サービスの質の管理を行うこと。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
⑥ 本加算は、医療保険において歯科訪問診療料が算定された日の属する月であっても算定できるが、訪問歯科衛生指導料が算定された日の属する月においては、訪問歯科衛生指導料が3回以上(令和6年6月以降、診療報酬の算定方法(平成20年厚生労働省告示第59号)別表第2歯科診療報酬点数表の区分番号C001に掲げる訪問歯科衛生指導料の「注2」に規定する緩和ケアを実施するものの場合は、7回以上)算定された場合には算定できない。
カ 在宅復帰支援機能加算 10単位
注1 イ(2)及び(3)並びに口(2)及び(3)について別に厚生労働大臣が定める基準に適合する介護老人保健施設であって、次に掲げる基準のいずれにも適合している場合にあっては、在宅復帰支援機能加算として、1日につき所定単位数を加算する。
イ 入所者の家族との連絡調整を行っていること。
ロ 入所者が利用を希望する指定居宅介護支援事業者に対して、当該入所者に係る居宅サービスに必要な情報の提供.退所後の居宅サービスの利用に関する調整を行っていること。
在宅復帰支援機能加算の算定留意事項
5の(36)を準用する。
① 「入所者の家族との連絡調整」とは、入所者が在宅へ退所するに当たり、当該入所者及びその家族に対して次に掲げる支援を行うこと。
退所後の居宅サービスその他の保健医療サービス又は福祉サービスについて相談援助を行うこと。また必要に応じ、当該入所者の同意を得て退所後の居住地を管轄する市町村及び地域包括支援センター又は老人介護支援センターに対して当該入所者の介護状況を示す文書を添えて当該入所者に係る居宅サービスに必要な情報を提供すること。
② 本人家族に対する相談援助の内容は次のようなものであること。
イ 食事、入浴、健康管理等在宅における生活に関する相談援助
ロ 退所する者の運動機能及び日常生活動作能力の維持及び向上を目的として行う各種訓練等に関する相談助言
ハ 家屋の改善に関する相談援助
ニ 退所する者の介助方法に関する相談援助
③ 在宅復帰支援機能加算の算定を行った場合は、その算定根拠等の関係書類を整備しておくこと。
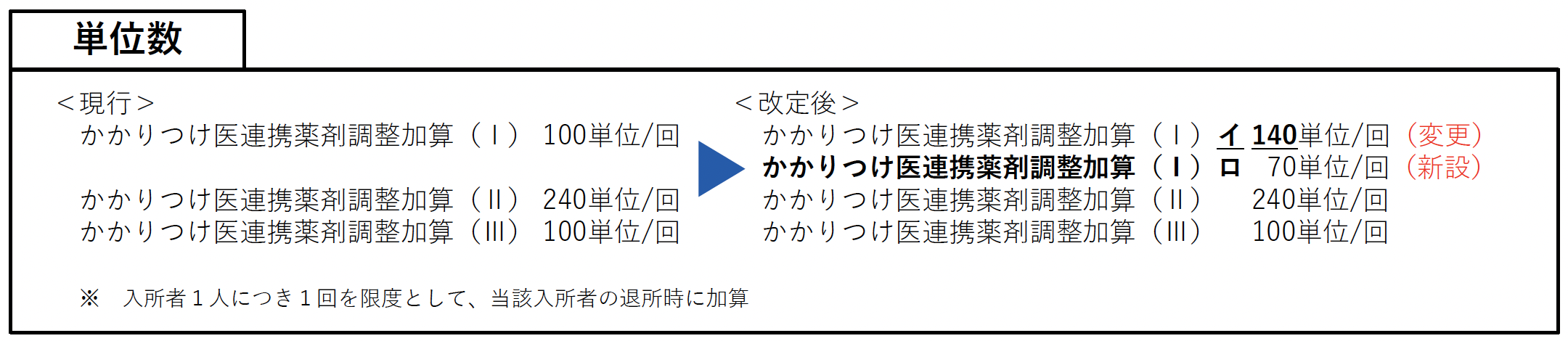
ヨ かかりつけ医連携薬剤調整加算
注1 別に厚生労働大臣が定める基準に適合する介護老人保健施設において、入所者に対し、介護保健施設サービスを行った場合は、当該基準に掲げる区分に従い、当該入所者1人につき1回を限度として、当該入所者の退所時に所定単位数を加算する。ただし、かかりつけ医連携薬剤調整加算(Ⅰ)イを算定している場合には、かかりつけ医連携薬剤調整加算(Ⅰ)ロは算定しない。
⑴かかりつけ医連携薬剤調整加算(Ⅰ)
a かかりつけ医連携薬剤調整加算(Ⅰ)イ 140単位
b かかりつけ医連携薬剤調整加算(Ⅰ)ロ 70単位
⑵かかりつけ医連携薬剤調整加符(Ⅱ) 240単位
⑶かかりつけ医連携薬剤調整加算(Ⅲ) 100単位
かかりつけ医連携薬剤調整加算(Ⅰ)の算定留意事項
① かかりつけ医連携薬剤調整加算(Ⅰ)は、入所前に6種類以上の内服薬が処方されている入所者について、処方の内容を総合的に評価した上で、当該処方の内容を調整し、当該患者に対して療養上必要な指導を行う取組を評価するものである。
② 本加算は、入所前に内服を開始して4週間以上経過した内服薬が6種類以上処方されていたものを対象とする。この場合において、頓服薬については内服薬の種類数から除外する。また、服用を開始して4週間以内の薬剤については、調整前の種類数からは除外する。当該加算の算定における内服薬の種類数の計算に当たっては、錠剤、カプセル剤、散剤、顆粒剤及び液剤については、1銘柄ごとに1種類として計算する。
③ かかりつけ医連携薬剤調整加算(Ⅰ)イは、当該入所者の入所前の主治の医師と連携して処方の内容を評価・調整した場合に算定を行うものである。
④ 入所後1月以内に、別紙様式8を参考に、状況に応じて当該入所者の処方の内容を変更する可能性があることについて主治の医師に説明し、合意していること。その際、処方経緯等の情報を収集することが望ましいこと。
⑤ 入所中に当該処方の内容を介護老人保健施設の医師と当該入所者の主治の医師が共同し、総合的に評価及び調整を行うこと。
⑥ 総合的な評価及び調整に当たっては、複数の薬剤の投与により期待される効果と副作用の可能性等について、当該入所者の病状及び生活状況等に伴う服薬アドヒアランスの変動等について十分に考慮した上で、行うこと。その際、「高齢者の医薬品適正使用の指針(総論編)」(厚生労働省)、「高齢者の医薬品適正使用の指針(各論編(療養環境別))」(厚生労働省)及び日本老年医学会の関連ガイドライン(高齢者の安全な薬物療法ガイドライン)等を参考にすること。
⑦ ④で合意した内容や⑤の評価及び調整の要点を診療録に記載すること。
⑧ 処方内容を変更する場合には、変更する薬剤及び薬剤を変更する際の留意事項を医師、薬剤師及び看護師等の多職種で共有するとともに、処方変更による病状の悪化や新たな副作用の有無について、多職種で確認し、必要に応じて再度総合的に評価を行うこと。
⑨ 当該入所者又はその家族に対して、ポリファーマシーに関する一般的な注意の啓発を行うこと。なお、ここでいうポリファーマシーとは、「単に服用する薬剤数が多いことではなく、それに関連して薬物有害事象のリスク増加、服薬過誤、服薬アドヒアランス低下等の問題につながる状態」をいう。入所者に対してポリファーマシーに関する一般的な注意の啓発を行うに当たっては、「高齢者が気を付けたい多すぎる薬と副作用(日本老年医学会、日本老年薬学会)」等を参考にすること。
⑩ 退所時又は退所後1月以内に、別紙様式9を参考に、評価の内容、処方内容の変更の理由・経緯、変更後の状態等について、主治の医師に情報提供を行い、その内容を診療録に記載している場合に、当該入所者1人につき1回を限度として、当該入所者の退所時に所定単位数を加算する。
⑪ 当該介護保健施設サービスを行う介護老人保健施設の医師又は常勤の薬剤師が、高齢者の薬物療法に関する内容を含む研修を受講していること。ただし、高齢者の薬物療法に関する十分な経験を有する医師又は薬剤師については、高齢者の薬物療法に関する研修を受講した者とみなす。
⑫ かかりつけ医連携薬剤調整加算(Ⅰ)ロは、介護老人保健施設において、処方の内容を評価及び調整した場合に算定を行うもの。
⑬ かかりつけ医連携薬剤調整加算(Ⅰ)ロについては、上記の⑥及び⑧~⑪を準用する。特に、介護老人保健施設において薬剤を評価・調整する場合であっても、退所時において入所前の処方の内容から変更があった場合には、退所後の主治の医師に処方の変更の内容や経緯等の情報提供を行うこと。また、介護老人保健施設において行った処方の内容の評価及び調整の要点を診療録に記載すること。
かかりつけ医連携薬剤調整加算(Ⅱ)の算定留意事項
① かかりつけ医連携薬剤調整加算(Ⅰ)イ又はロの算定要件を満たすこと。
② 入所期間が3月以上であると見込まれる入所者であること。
③ 厚生労働省への情報の提出は、入所期間が3月を超えると見込まれる入所者について、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
サービスの質の向上を図るため、LIFEへの提出情報及びフィードバック情報を活用し、入所者の病状、服薬アドヒアランス等に応じた処方の検討(Plan)、当該検討に基づく処方(Do)、処方後の状態等を踏まえた総合的な評価(Check)、その評価結果を踏まえた処方継続又は処方変更(Action)の一連のサイクル(PDCAサイクル)により、サービスの質の管理を行うこと。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
かかりつけ医連携薬剤調整加算(Ⅲ)の算定留意事項
① かかりつけ医連携薬剤調整加算(Ⅲ)は、処方されている薬剤の評価及び調整により、退所時に処方される内服薬が入所時に比べて減少したことを評価するもの。
② かかりつけ医連携薬剤調整加算(Ⅱ)の算定要件を満たした上で、退所時において処方されている内服薬の種類が、入所時に比べ継続して1種類以上減少している場合に、当該入所者1人につき1回を限度として、当該入所者の退所時に所定単位数を加算する。
③ 内服薬の種類数の計算については、(34)②のとおりである。
タ 緊急時施設療養費
入所者の病状が著しく変化した場合に緊急その他やむを得ない事情により行われる次に掲げる医療行為につき算定する。
(1)緊急時治療管理(1日につき) 518単位
注1 入所者の病状が重篤となり救命救急医療が必要となる場合において禁急的な治療管理としての投薬、検査注射、処置等を行ったときに算定する。
注2 同一の入所者について1月に1回連続する3日を限度として算定する。
(2)特定治療
注1 診療報酬の算定方法(平成20年厚生労働省告示第59号)別表第一医科診療報酬点数表(以下「医科診療報酬点数表」という。)第1章及び第2章において、高齢者の医療の確保に関する法律(昭和57年法律第80号)第57条第3項に規定する保険医療機関等が行った場合に点数が算定されるリハビリテーション、処置、手術、麻酔又は放射線治療(別に厘生労働大臣が定めるものを除く。)を行った場合に当該診療に係る医科診療報酬点数表第1章及び第2章に定める点数に10円を乗じて得た額を算定する。
緊急時施設療養費の算定留意事項
入所者の病状が著しく変化し、入院による治療が必要とされる場合には、速やかに協力病院等の病院へ入院させることが必要であるが、こうした場合であっても、介護老人保健施設において緊急その他やむを得ない事情により施設療養を行うときがあるので、緊急時施設療養費は、このような場合に行われる施設療養を評価するために設けられていること。
① 緊急時治療管理
イ 緊急時治療管理は、入所者の病状が重篤になり、救命救急医療が必要となる入所者に対し、応急的な治療管理として投薬、注射、検査、処置等が行われた場合に、一日につき五〇〇単位を算定すること。
ロ 緊急時治療管理は、一回に連続する三日を限度とし、月一回に限り算定するものであるので、例えば、一月に連続しない一日を三回算定することは認められないものであること。
ハ また、緊急時治療管理と特定治療とは同時に算定することはできないこと。
ニ 緊急時治療管理の対象となる入所者は、次のとおりであること。
a 意識障害又は昏睡
b 急性呼吸不全又は慢性呼吸不全の急性増悪
c 急性心不全(心筋梗塞を含む。)
d ショック
e 重篤な代謝障害
f その他薬物中毒等で重篤なもの
② 特定治療
イ 特定治療は、介護老人保健施設においてやむを得ない事情により行われるリハビリテーション、処置、手術、麻酔又は放射線治療について、診療報酬の算定方法(平成二十年厚生労働省告示第五十九号)別表第一医科診療報酬点数表により算定する点数に一〇円を乗じた額を算定すること。
ロ 算定できないものは、利用者等告示第六十七号に示されていること。
ハ ロの具体的取扱いは、診療報酬の算定方法(平成二十年厚生労働省告示第五十九号)別表第一医科診療報酬点数表の取扱いの例によること。
レ 所定疾患施設療養費(1日につき)
注1 別に厚生労働大臣が定める基準に適合する介護老人保健施設において、別に厚生労働大臣が定める入所者に対し投薬、検査、注射、処骰等を行った場合(lliII炎の者又は尿路感染症の者に対しては診療に当たり検査を行った場合に限る。)は、当該基準に掲げる区分に従い次に掲げる所定単位数を算定する。ただし、次に掲げるいずれかの施設療養既を算定している場合においては次に掲げるその他の施設療登骰は符定しない。
(1)所定疾患施設療養費(I) 239単位
(2)所定疾患施設療養費(II) 480単位
注2 所定疾患施設療養費(I)は同一の入所者について1月に1回、連続する7日を限度として算定し、所定疾患施設療養費(II)は同一の入所者について1月に1回、連続する10日を限度として算定する。
注3 緊急時施設療養費を算定した日は算定しない。
所定疾患施設療養費(Ⅰ)の算定留意事項
① 所定疾患施設療養費(Ⅰ)は、肺炎等により治療を必要とする状態となった入所者に対し、治療管理として投薬、検査、注射、処置等が行われた場合に、1回に連続する7日を限度とし、月1回に限り算定するものであるので、1月に連続しない1日を7回算定することは認められないものであること。
② 所定疾患施設療養費と緊急時施設療養費は同時に算定することはできないこと。
③ 所定疾患施設療養費の対象となる入所者の状態は次のとおりであること。
イ 肺炎
ロ 尿路感染症
ハ 帯状疱疹
ニ 蜂窩織炎
ロ 慢性心不全の増悪
④ 肺炎及び尿路感染症については、検査を実施した場合のみ算定できるものであること。
⑤ 慢性心不全の増悪については、原則として注射又は酸素投与等の処置を実施した場合のみ算定できるものとし、常用する内服薬を調整するのみの場合では算定できないこと。
⑤ 算定する場合にあっては、診断名、診断を行った日、実施した投薬、検査、注射、処置の内容等を診療録に記載しておくこと。なお、近隣の医療機関と連携した場合であっても、同様に、医療機関で行われた検査、処置等の実施内容について情報提供を受け、当該内容を診療録に記載しておくこと。
⑥ 当該加算の算定開始後は、治療の実施状況について公表することとする。公表に当たっては、介護サービス情報の公表制度を活用する等により、前年度の当該加算の算定状況を報告すること。
所定疾患施設療養費(Ⅱ)の算定留意事項
① 所定疾患施設療養費(Ⅱ)については、肺炎等により治療を必要とする状態となった入所者に対し、治療管理として投薬、検査、注射、処置等が行われた場合に、1回に連続する10日を限度とし、月1回に限り算定するものであるので、1月に連続しない1日を10回算定することは認められないものであること。
② 所定疾患施設療養費(Ⅱ)と緊急時施設療養費は同時に算定することはできないこと。
③ 所定疾患施設療養費(Ⅱ)の対象となる入所者の状態は次のとおりであること。
イ 肺炎
ロ 尿路感染症
ハ 帯状疱疹
ニ 蜂窩織炎
ロ 慢性心不全の増悪
④ 肺炎及び尿路感染症については、検査を実施した場合のみ算定できるものであること。
⑤ 慢性心不全の増悪については、原則として注射又は酸素投与等の処置を実施した場合のみ算定できるものとし、常用する内服薬を調整するのみの場合では算定できないこと。
⑥ 算定する場合にあっては、診断名及び診断に至った根拠、診断を行った日、実施した投薬、検査、注射、処置の内容等を診療録に記載しておくこと。なお、近隣の医療機関と連携した場合であっても、同様に、医療機関で行われた検査、処置等の実施内容について情報提供を受け、当該内容を診療録に記載しておくこと。
また、抗菌薬の使用に当たっては、薬剤耐性菌にも配慮するとともに、肺炎、尿路感染症及び帯状疱疹の検査・診断・治療に関するガイドライン等を参考にすること。
⑦ 当該加算の算定開始後は、治療の実施状況について公表することとする。公表に当たっては、介護サービス情報の公表制度を活用する等により、前年度の当該加算の算定状況を報告すること。
⑧ 当該介護保健施設サービスを行う介護老人保健施設の医師が感染症対策に関する内容(肺炎、尿路感染症、帯状疱疹及び蜂窩織炎に関する標準的な検査・診断・治療等及び抗菌薬等の適正使用、薬剤耐性菌)を含む研修を受講していること。ただし、感染症対策に関する十分な経験を有する医師については、感染症対策に関する研修を受講した者とみなす。
ソ 認知症専門ケア加算
注1 別に厚生労働大臣が定める基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設が、別に厚生労働大臣が定める者に対し専門的な認知症ケアを行った場合は、当該基準に掲げる区分に従い、1日につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定せず、認知症チームケア推進加算を算定している場合においては、次に掲げる加算は算定しない。
(1)認知症専門ケア加算(I) 3単位
(2)認知症専門ケア加算(II) 4単位
認知症専門ケア加算の算定留意事項
5の(38)を準用する。
① 「日常生活に支障を来すおそれのある症状若しくは行動が認められることから介護を必要とする認知症の者」とは、日常生活自立度のランクⅢ、Ⅳ又はMに該当する入所者を指すものとする。
② 「認知症介護に係る専門的な研修」とは、「認知症介護実践者等養成事業の実施について」(平成18年3月31日老発第0331010号厚生労働省老健局長通知)、「認知症介護実践者等養成事業の円滑な運営について」(平成18年3月31日老計第0331007号厚生労働省計画課長通知)に規定する「認知症介護実践リーダー研修」及び認知症看護に係る適切な研修を指すものとする。
③ 「認知症ケアに関する留意事項の伝達又は技術的指導に係る会議」は、テレビ電話装置等を活用して行うことができるものとする。この際、個人情報保護委員会・厚生労働省「医療・介護関係事業者における個人情報の適切な取扱いのためのガイダンス」、厚生労働省「医療情報システムの安全管理に関するガイドライン」等を遵守すること。
④ 「認知症介護の指導に係る専門的な研修」とは、「認知症介護実践者等養成事業の実施について」、「認知症介護実践者等養成事業の円滑な運営について」に規定する「認知症介護指導者研修」及び認知症看護に係る適切な研修を指すものとする。
ツ 認知症チームケア推進加算
注1 別に厚生労働大臣が定める基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設が、別に厚生労働大臣が定める者に対し認知症の行動・心理症状の予防等に資するチームケアを提供した場合は、1月につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定せず、認知症専門ケア加算を算定している場合においては、次に掲げる加算は算定しない。
⑴認知症チームケア推進加算(Ⅰ) 150単位
⑵認知症チームケア推進加算(Ⅱ) 120単位
認知症チームケア推進加算の算定留意事項
5の(39)を準用する。
認知症チームケア推進加算の内容については、別途通知(「認知症チームケア推進加算に関する実施上の留意事項等について」)を参照すること。
ネ 認知症行動・心理症状緊急対応加算 200単位
注1 医師が、認知症の行動、心理症状が認められるため、在宅での生活が困難であり、緊急に入所することが適当であると判断した者に対し、介護保健施設サービスを行った場合は、入所した日から起算して7日を限度として1日につき所定単位数を加算する。
認知症行動・心理症状緊急対応加算の算定留意事項
5の(40)を準用する。
① 「認知症の行動・心理症状」とは、認知症による認知機能の障害に伴う、妄想・幻覚・興奮・暴言等の症状を指すものである。
② 本加算は、在宅で療養を行っている利用者に「認知症の行動・心理症状」が認められた際に、介護老人福祉施設に一時的に入所することにより、当該利用者の在宅での療養が継続されることを評価するものである。
③ 本加算は、在宅で療養を行っている要介護被保険者に「認知症の行動・心理症状」が認められ、緊急に介護老人福祉施設への入所が必要であると医師が判断した場合であって、介護支援専門員、受け入れ施設の職員と連携し、利用者又は家族の同意の上、当該施設に入所した場合に算定することができる。本加算は医師が判断した当該日又はその次の日に利用を開始した場合に限り算定できるものとする。この際、当該施設への入所ではなく、医療機関における対応が必要であると判断される場合にあっては、速やかに適当な医療機関の紹介、情報提供を行うことにより、適切な医療が受けられるように取り計らう必要がある。
④ 本加算は、当該利用者の在宅での療養が継続されることを評価するものであるため、入所後速やかに退所に向けた施設サービス計画を策定し、当該入所者の「認知症の行動・心理症状」が安定した際には速やかに在宅復帰が可能となるようにすること。
⑤ 次に掲げる者が、直接、当該施設へ入所した場合には、当該加算は算定できないものであること。
a 病院又は診療所に入院中の者
b 介護保険施設又は地域密着型介護老人福祉施設に入院中又は入所中の者
c 短期入所生活介護、短期入所療養介護、特定施設入居者生活介護、短期利用特定施設入居者生活介護、認知症対応型共同生活介護、短期利用認知症対応型共同生活介護、地域密着型特定施設入居者生活介護及び短期利用地域密着型特定施設入居者生活介護を利用中の者
⑥ 判断を行った医師は診療録等に症状、判断の内容等を記録しておくこと。また、施設も判断を行った医師名、日付及び利用開始に当たっての留意事項等を介護サービス計画書に記録しておくこと。
⑦ 当該加算の算定にあたっては、個室等、認知症の行動・心理症状の増悪した者の療養に相応しい設備を整備すること。
⑧ 当該加算は、当該入所者が入所前一月の間に、当該介護老人福祉施設に入所したことがない場合及び過去一月の間に当該加算(他サービスを含む)を算定したことがない場合に限り算定できることとする。
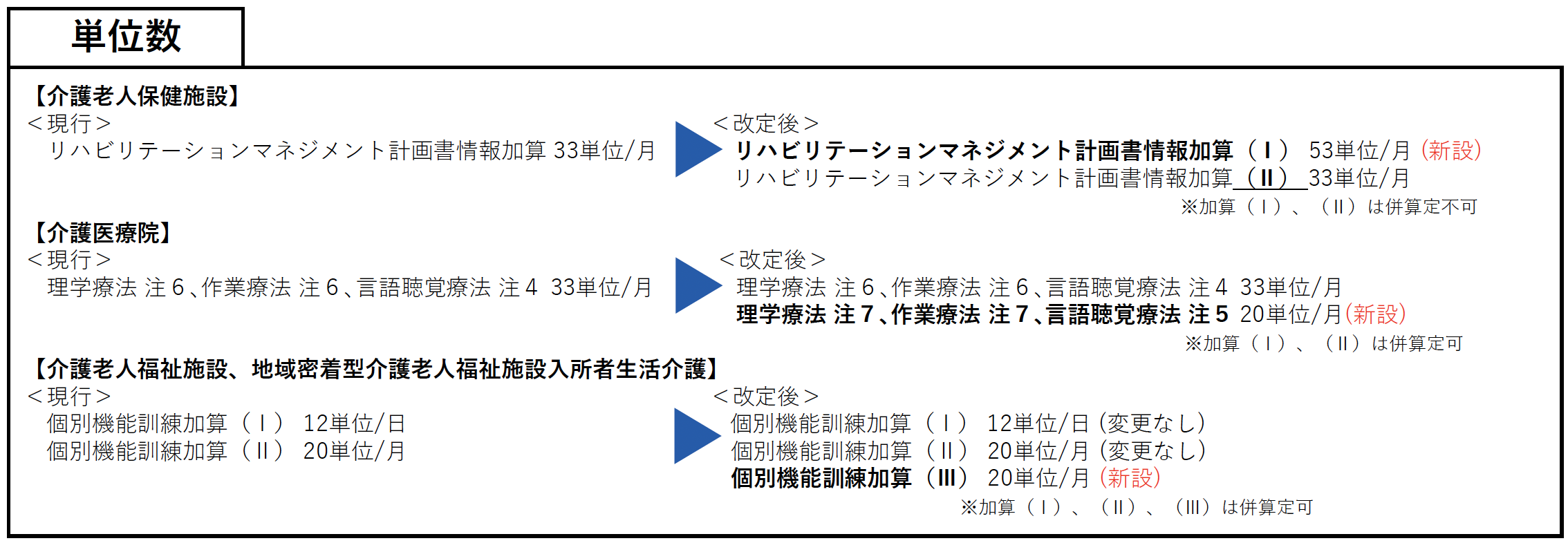
ナ リハビリテーションマネジメント計画書情報加算
注1 別に厚生労働大臣が定める基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、リハビリテーションを行った場合は、当該基準に掲げる区分に従い、1月につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
⑴リハビリテーションマネジメント計画書情報加算(Ⅰ) 53単位
⑵リハビリテーションマネジメント計画書情報加算(Ⅱ) 33単位
リハビリテーションマネジメント計画書情報加算の算定留意事項
① 厚生労働省への情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
② サービスの質の向上を図るため、LIFEへの提出情報及びフィードバック情報を活用し、利用者の状態に応じたリハビリテーション計画の作成(Plan)、当該計画に基づくリハビリテーションの実施(Do)、当該実施内容の評価(Check)、その評価結果を踏まえた当該計画の見直し・改善(Action)の一連のサイクル(PDCAサイクル)により、サービスの質の管理を行うこと。なお、評価は、リハビリテーション計画書に基づくリハビリテーションの提供開始からおおむね2週間以内に、その後はおおむね3月ごとに行うものであること。
③ 提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
④ リハビリテーションマネジメント計画書情報加算(Ⅰ)におけるリハビリテーション、口腔、栄養の一体的取組についての基本的な考え方は別途通知(「リハビリテーション・個別機能訓練、栄養、口腔の実施及び一体的取組について」)を参考とし、関係職種間で共有すべき情報は、同通知の様式1-2を参考とした上で、常に当該事業所の関係職種により閲覧が可能であるようにすること。
ラ 褥瘡マネジメント加算
注1 イ(1)、ロ(1)について、別に厚生労働大臣が定める基準に適合しているものとして都道府県知事に届け出た介護老人保健施設において継続的に入所者ごとの褥癒管理をした場合は当該基準に掲げる区分に従い、1月につき所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては次に掲げるその他の加算は算定しない。
(1)褥癒マネジメント加算(I) 3単位
(2)褥癒マネジメント加算(II) 13単位
褥瘡マネジメント加算の算定留意事項
5の(41)を準用する。
① 褥瘡マネジメント加算は、褥瘡管理に係る質の向上を図るため、多職種の共同により、入所者が褥瘡管理を要する要因の分析を踏まえた褥瘡ケア計画の作成(Plan)、当該計画に基づく褥瘡管理の実施(Do)、当該実施内容の評価(Check)とその結果を踏まえた当該計画の見直し(Action)といったサイクル(以下この(35)において「PDCA」という。)の構築を通じて、継続的に褥瘡管理に係る質の管理を行った場合に加算するものである。
② 褥瘡マネジメント加算(Ⅰ)は、原則として入所者全員を対象として入所者ごとに大臣基準第71号の2イに掲げる要件を満たした場合に、当該施設の入所者全員(褥瘡マネジメント加算(Ⅱ)又は(Ⅲ)を算定する者を除く。)に対して算定できるものであること。
③ 大臣基準第71号の2イ⑴の評価は、別紙様式5を用いて、褥瘡の状態及び褥瘡の発生と関連のあるリスクについて実施すること。
④ 大臣基準第71号の2イ⑴の施設入所時の評価は、大臣基準第71号の2イ⑴から⑸までの要件に適合しているものとして都道府県知事に届け出た日の属する月及び当該月以降の新規入所者については、当該者の施設入所時に評価を行うこととし、届出の日の属する月の前月において既に入所している者(以下「既入所者」という。)については、介護記録等に基づき、施設入所時における評価を行うこと。
⑤ 大臣基準第71号の2イ⑴の評価結果等の情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
⑥ 大臣基準第71号の2イ⑶の褥瘡ケア計画は、褥瘡管理に対する各種ガイドラインを参考にしながら、入所者ごとに、褥瘡管理に関する事項に対し関連職種が共同して取り組むべき事項や、入所者の状態を考慮した評価を行う間隔等を検討し、別紙様式5を用いて、作成すること。なお、介護福祉施設サービスにおいては、褥瘡ケア計画に相当する内容を施設サービス計画の中に記載する場合は、その記載をもって褥瘡ケア計画の作成に代えることができるものとするが、下線又は枠で囲う等により、他の記載と区別できるようにすること。
⑦ 大臣基準第71号の2イ⑷において、褥瘡ケア計画に基づいたケアを実施する際には、褥瘡ケア・マネジメントの対象となる入所者又はその家族に説明し、その同意を得ること。
⑧ 大臣基準第71号の2イ⑸における褥瘡ケア計画の見直しは、褥瘡ケア計画に実施上の問題(褥瘡管理の変更の必要性、関連職種が共同して取り組むべき事項の見直しの必要性等)があれば直ちに実施すること。
その際、PDCAの推進及び褥瘡管理に係る質の向上を図る観点から、LIFEへの提出情報及びフィードバック情報を活用すること。
⑨ 褥瘡マネジメント加算(Ⅱ)は、褥瘡マネジメント加算(Ⅰ)の算定要件を満たす施設において、④の評価の結果、施設入所時に褥瘡が認められた又は褥瘡が発生するリスクがあるとされた入所者について、施設入所日の属する月の翌月以降に別紙様式5を用いて評価を実施し、当該月に別紙様式5に示す持続する発赤(d1)以上の褥瘡の発症がない場合に、所定単位数を算定できるものとする。ただし、施設入所時に褥瘡があった入所者については、当該褥瘡の治癒後に、算定できるものとする。
⑩ 褥瘡管理に当たっては、施設ごとに当該マネジメントの実施に必要な褥瘡管理に係るマニュアルを整備し、当該マニュアルに基づき実施することが望ましいものであること。
令和6年改定ポイント:アウトカム評価の充実のための褥瘡マネジメント加算等の見直し
褥瘡マネジメント加算(介護医療院は褥瘡対策指導管理)について、介護の質の向上に係る取組を一層推進する観点から、以下の見直しを行う。(引用)
ア 施設入所時又は利用開始時に既に発生していた褥瘡が治癒したことについても評価を行う。【告示改正】
イ 加算の様式について入力項目の定義の明確化や他の加算と共通している項目の見直し等を実施。【通知改正】
ウ 初回のデータ提出時期について、他のLIFE関連加算と揃えることを可能とする。【通知改正】

ム 排せつ支援加算
注1 別に厚生労働大臣が定める基準に適合しているものとして都道府県知事に届け出た介護老人保健施設において、継続的に入所者ごとの排せつに係る支援を行った場合は、当該基準に掲げる区分に従い、1月につき所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
(1)排せつ支援加算(Ⅰ) 10単位
(2)排せつ支援加算(Ⅱ) 15単位
(3)排せつ支援加算(Ⅲ) 20単位
排せつ支援加算の算定留意事項
5の(42)を準用する。
① 排せつ支援加算は、排せつ支援の質の向上を図るため、多職種の共同により、入所者が排せつに介護を要する要因の分析を踏まえた支援計画の作成(Plan)、当該支援計画に基づく排せつ支援の実施(Do)、当該支援内容の評価(Check)とその結果を踏まえた当該支援計画の見直し(Action)といったサイクル(以下この(36)において「PDCA」という。)の構築を通じて、継続的に排せつ支援の質の管理を行った場合に加算するものである。
② 排せつ支援加算(Ⅰ)は、原則として入所者全員を対象として入所者ごとに大臣基準第71号の3に掲げる要件を満たした場合に、当該施設の入所者全員(排せつ支援加算(Ⅱ)又は(Ⅲ)を算定する者を除く。)に対して算定できるものであること。
③ 本加算は、全ての入所者について、必要に応じ適切な介護が提供されていることを前提としつつ、さらに特別な支援を行うことにより、施設入所時と比較して排せつの状態が改善することを評価したものである。したがって、例えば、施設入所時において、入所者が尿意・便意を職員へ訴えることができるにもかかわらず、職員が適時に排せつを介助できるとは限らないことを主たる理由としておむつへの排せつとしていた場合、支援を行って排せつの状態を改善させたとしても加算の対象とはならない。
④ 大臣基準第71号の3イ⑴の評価は、別紙様式6を用いて、以下の(ア)から(ウ)について実施する。
(ア)排尿の状態
(イ)排便の状態
(ウ)おむつの使用
(エ)尿道カテーテルの留置
⑤ 大臣基準第71号の3イ⑴の施設入所時の評価は、大臣基準第71号の3イ⑴から⑶までの要件に適合しているものとして都道府県知事に届け出た日の属する月及び当該月以降の新規入所者については、当該者の施設入所時に評価を行うこととし、届出の日の属する月の前月以前から既に入所している者(以下「既入所者」という。)については、介護記録等に基づき、施設入所時における評価を行うこと。
⑥ ④又は⑤の評価を医師と連携した看護師が行った場合は、その内容を支援の開始前に医師へ報告することとする。また、医師と連携した看護師が④の評価を行う際、入所者の背景疾患の状況を勘案する必要がある場合等は、医師へ相談することとする。
⑦ 大臣基準第71号の3イ⑴の評価結果等の情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
⑧ 大臣基準第71号の3イ⑵の「排せつに介護を要する入所者」とは、④の(ア)若しくは(イ)が「一部介助」又は「全介助」と評価される者又は(ウ)若しくは(エ)が「あり」の者をいう。
⑨ 大臣基準第71号の3イ⑵の「適切な対応を行うことにより、要介護状態の軽減が見込まれる」とは、特別な支援を行わなかった場合には、④の(ア)から(エ)の評価が不変又は低下となることが見込まれるものの、適切な対応を行った場合には、④の(ア)から(エ)の評価が改善することが見込まれることをいう。
⑩ 支援に先立って、失禁に対する各種ガイドラインを参考にしながら、対象者が排せつに介護を要する要因を多職種が共同して分析し、それに基づいて、別紙様式6の様式を用いて支援計画を作成する。要因分析及び支援計画の作成に関わる職種は、④の評価を行った医師又は看護師、介護支援専門員、及び支援対象の入所者の特性を把握している介護職員を含むものとし、その他、疾患、使用している薬剤、食生活、生活機能の状態等に応じ薬剤師、管理栄養士、理学療法士、作業療法士等を適宜加える。なお、介護福祉施設サービスにおいては、支援計画に相当する内容を施設サービス計画の中に記載する場合は、その記載をもって支援計画の作成に代えることができるものとするが、下線又は枠で囲う等により、他の記載と区別できるようにすること。
⑪ 支援計画の作成にあたっては、要因分析の結果と整合性が取れた計画を、個々の入所者の特性に配慮しながら個別に作成することとし、画一的な支援計画とならないよう留意する。また、支援において入所者の尊厳が十分保持されるよう留意する。
⑫ 当該支援計画の実施にあたっては、計画の作成に関与した者が、入所者及びその家族に対し、排せつの状態及び今後の見込み、支援の必要性、要因分析並びに支援計画の内容、当該支援は入所者及びその家族がこれらの説明を理解した上で支援の実施を希望する場合に行うものであること、及び支援開始後であってもいつでも入所者及びその家族の希望に応じて支援計画を中断又は中止できることを説明し、入所者及びその家族の理解と希望を確認した上で行うこと。
⑬ 大臣基準第71号の3イ⑶における支援計画の見直しは、支援計画に実施上の問題(排せつ支援計画の変更の必要性、関連職種が共同して取り組むべき事項の見直しの必要性等)があれば直ちに実施すること。
その際、PDCAの推進及び排せつ支援の質の向上を図る観点から、LIFEへの提出情報及びフィードバック情報を活用すること。
⑭ 排せつ支援加算(Ⅱ)は、排せつ支援加算(Ⅰ)の算定要件を満たす施設において、施設入所時と比較して、④に掲げる(ア)若しくは(イ)の評価の少なくとも一方が改善し、かつ、いずれにも悪化がない場合又は(ウ)若しくは(エ)の評価が改善した場合に、算定できることとする。
⑮ 排せつ支援加算(Ⅲ)は、排せつ支援加算(Ⅰ)の算定要件を満たす施設において、施設入所時と比較して、④に掲げる(ア)又は(イ)の評価の少なくとも一方が改善し、いずれにも悪化がなく、かつ、(ウ)の評価が改善した場合に、算定できることとする。
ウ 自立支援促進加算 300単位
注1 別に厚生労働大臣が定める基準に適合しているものとして都道府県知事に届け出た介護老人保健施設において継続的に入所者ごとの自立支援を行った場合は、1月につき所定単位数を加算する。
自立支援促進加算の算定留意事項
5の(43)を準用する。
① 自立支援促進加算は、入所者の尊厳の保持及び自立支援に係るケアの質の向上を図るため、多職種共同による、入所者が自立支援の促進を要する要因の分析を踏まえた支援計画の作成(Plan)、当該支援計画に基づく自立支援の促進(Do)、当該支援内容の評価(Check)とその結果を踏まえた当該支援計画の見直し(Action)といったサイクル(以下この(37)において「PDCA」という。)の構築を通じて、継続的に入所者の尊厳を保持し、自立支援に係る質の管理を行った場合に加算するものである。
② 本加算は、全ての入所者について、必要に応じ、適切な介護が提供されていることを前提としつつ、介護保険制度の理念に基づき、入所者が尊厳を保持し、その有する能力に応じ自立した日常生活を営むことができるよう、特に必要な支援を実施していることを評価するものである。
このため、医師が、定期的に、全ての入所者に対する医学的評価及びリハビリテーション、日々の過ごし方等についてのアセスメントを実施するとともに、医師、看護職員、介護職員、介護支援専門員その他の職種が、医学的評価、アセスメント及び支援実績に基づき、特に自立支援のための対応が必要とされた者について、生活全般において適切な介護を実施するための包括的な支援計画を策定し、個々の入所者や家族の希望に沿った、尊厳の保持に資する取組や本人を尊重する個別ケア、寝たきり防止に資する取組、自立した生活を支える取組、廃用性機能障害に対する機能回復・重度化防止のための自立支援の取組などの特別な支援を行っている場合に算定できるものである。なお、本加算は、画一的・集団的な介護又は個別的ではあっても画一的な支援計画による取組を評価するものではないこと、また、リハビリテーションや機能訓練の実施を評価するものではないことから、個別のリハビリテーションや機能訓練を実施することのみでは、加算の対象とはならないこと。
③ 本加算は、原則として入所者全員を対象として入所者ごとに大臣基準第71号の4に掲げる要件を満たした場合に、当該施設の入所者全員に対して算定できるものであること。
④ 大臣基準第71号の4イの自立支援に係る医学的評価は、医師が必要に応じて関連職種と連携し、別紙様式7を用いて、当該時点における自立支援に係る評価に加え、特別な支援を実施することによる入所者の状態の改善可能性等について、実施すること。
⑤ 大臣基準第71号の4ロの支援計画は、関係職種が共同し、別紙様式7を用いて作成すること。作成にあたっては、④の医学的評価及び支援実績等に基づき、個々の入所者の特性に配慮しながら個別に作成することとし、画一的な支援計画とならないよう留意すること。
⑥ 当該支援計画の各項目は原則として以下のとおり実施すること。その際、入所者及びその家族の希望も確認し、入所者の尊厳が支援に当たり十分保持されるように留意すること。
a 寝たきりによる廃用性機能障害の防止や改善へ向けて、離床、座位保持又は立ち上がりを計画的に支援する。
b 食事は、本人の希望に応じ、居室外で、車椅子ではなく普通の椅子を用いる、本人が長年親しんだ食器や箸を施設に持ち込み使用する等、施設においても、本人の希望を尊重し、自宅等におけるこれまでの暮らしを維持できるようにする。食事の時間や嗜好等への対応について、画一的ではなく、個人の習慣や希望を尊重する。
c 排せつは、入所者ごとの排せつリズムを考慮しつつ、プライバシーに配慮したトイレを使用することとし、特に多床室においては、ポータブルトイレの使用を前提とした支援計画を策定してはならない。
d 入浴は、特別浴槽ではなく、一般浴槽での入浴とし、回数やケアの方法についても、個人の習慣や希望を尊重すること。
e 生活全般において、画一的・集団的な介護ではなく個別ケアの実践のため、入所者本人や家族と相談し、可能な限り自宅での生活と同様の暮らしを続けられるようにする。
f リハビリテーション及び機能訓練の実施については、本加算において評価をするものではないが、④の評価に基づき、必要な場合は、入所者本人や家族の希望も確認して施設サービス計画の見直しを行う。
g 入所者の社会参加につなげるために、入所者と地域住民等とが交流する機会を定期的に設ける等、地域や社会とのつながりを維持する。
⑧ 大臣基準第71号の4ロにおいて、支援計画に基づいたケアを実施する際には、対象となる入所者又はその家族に説明し、その同意を得ること。
⑨ 大臣基準第71号の4ハにおける支援計画の見直しは、支援計画に実施上に当たっての課題(入所者の自立に係る状態の変化、支援の実施時における医学的観点からの留意事項に関する大きな変更、関連職種が共同して取り組むべき事項の見直しの必要性等)に応じ、必要に応じた見直しを行うこと。
その際、PDCAの推進及びケアの向上を図る観点から、LIFEへの提出情報とフィードバック情報を活用すること。
⑩ 大臣基準第第71号の4ニの評価結果等の情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
ヰ 科学的介護推進体制加算
注1 別に厚生労働大臣が定める基準に適合しているものとして都道府県知事に届け出た介護老人保健施設が、入所者に対し介護保健施設サービスを行った場合は当該基準に掲げる区分に従い、1月につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
(1)科学的介護推進体制加算(I) 40単位
(2)科学的介談推進体制加鍔(II) 60単位
科学的介護推進体制加算の算定留意事項
5の(44)を準用する。
① 科学的介護推進体制加算は、原則として入所者全員を対象として、入所者ごとに大臣基準第71号の5に掲げる要件を満たした場合に、当該施設の入所者全員に対して算定できるものであること。
② 大臣基準第71号の5イ⑴及びロ⑴の情報の提出については、LIFEを用いて行うこととする。LIFEへの提出情報、提出頻度等については、「科学的介護情報システム(LIFE)関連加算に関する基本的考え方並びに事務処理手順及び様式例の提示について」を参照されたい。
③ 施設は、入所者に提供する施設サービスの質を常に向上させていくため、計画(Plan)、実行(Do)、評価(Check)、改善(Action)のサイクル(PDCAサイクル)により、質の高いサービスを実施する体制を構築するとともに、その更なる向上に努めることが重要であり、具体的には、次のような一連の取組が求められる。したがって、情報を厚生労働省に提出するだけでは、本加算の算定対象とはならない。
イ 入所者の心身の状況等に係る基本的な情報に基づき、適切なサービスを提供するための施設サービス計画を作成する(Plan)。
ロ サービスの提供に当たっては、施設サービス計画に基づいて、入所者の自立支援や重度化防止に資する介護を実施する(Do)。
ハ LIFEへの提出情報及びフィードバック情報等も活用し、多職種が共同して、施設の特性やサービス提供の在り方について検証を行う(Check)。
ニ 検証結果に基づき、入所者の施設サービス計画を適切に見直し、施設全体として、サービスの質の更なる向上に努める(Action)。
④ 提出された情報については、国民の健康の保持増進及びその有する能力の維持向上に資するため、適宜活用されるものである。
令和6年改定ポイント:科学的介護推進体制加算の見直し
ノ 安全対策体制加算 20単位
注1 別に厚生労働大臣が定める施設基準に適合しているものとして都道府県知事に届け出た介護老人保健施設が、入所者に対し、介護保健施設サービスを行った場合、安全対策体制加算として、入所初日に限り所定単位数を加算する。
安全対策体制加算の算定留意事項
5の(45)を準用する。
安全対策体制加算は、事故発生の防止のための指針の作成・委員会の開催・従業者に対する研修の実施及びこれらを適切に実施するための担当者の配置を備えた体制に加えて、当該担当者が安全対策に係る外部の研修を受講し、組織的に安全対策を実施する体制を備えている場合に評価を行うものである。
安全対策に係る外部の研修については、介護現場における事故の内容、発生防止の取組、発生時の対応、施設のマネジメント等の内容を含むものであること。
また、組織的な安全対策を実施するにあたっては、施設内において安全管理対策部門を設置し、事故の防止に係る指示や事故が生じた場合の対応について、適切に従業者全員に行き渡るような体制を整備していることが必要であること。
オ 高齢者施設等感染対策向上加算(新設)
注1 別に厚生労働大臣が定める基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設が、入所者に対して介護保健施設サービスを行った場合は、当該基準に掲げる区分に従い、1月につき次に掲げる単位数を所定単位数に加算する。
⑴高齢者施設等感染対策向上加算(Ⅰ) 10単位
⑵高齢者施設等感染対策向上加算(Ⅱ) 5単位
高齢者施設等感染対策向上加算(Ⅰ)の算定留意事項
4の⒇を準用する。
① 高齢者施設等感染対策向上加算(Ⅰ)は、高齢者施設等における平時からの感染対策の実施や、感染症発生時に感染者の対応を行う医療機関との連携体制を評価するものであること。
② 高齢者施設等において感染対策を担当する者が、医療機関等が行う院内感染対策に関する研修又は訓練に少なくとも1年に1回以上参加し、指導及び助言を受けること。院内感染対策に関する研修又は訓練については、診療報酬の算定方法(平成20年厚生労働省告示第59号)別表第1医科診療報酬点数表の区分番号A234-2に規定する感染対策向上加算(以下、感染対策向上加算という。)又は医科診療報酬点数表の区分番号A000に掲げる初診料の注11及び再診料の注15に規定する外来感染対策向上加算に係る届出を行った医療機関が実施する院内感染対策に関するカンファレンス又は訓練や職員向けに実施する院内感染対策に関する研修、地域の医師会が定期的に主催する院内感染対策に関するカンファレンス又は訓練を対象とする。
③ 居宅サービス基準第192条により準用する第104条第2項に基づき、介護職員その他の従業員に対して実施する感染症の予防及びまん延の防止のための研修及び訓練の内容について、上記の医療機関等における研修又は訓練の内容を含めたものとすること。
④ 居宅サービス基準第191条第4項において、指定特定施設は、施設の入居者が新興感染症に感染した際に、感染者の診療等を行う第二種協定指定医療機関と連携し、新興感染症発生時等における対応を取り決めるよう努めることとしており、加算の算定に当たっては、第二種協定指定医療機関との間で、新興感染症の発生時等の対応を行う体制を確保していること。新興感染症発生時等の対応としては、感染発生時等における相談、感染者の診療、入院の要否の判断等が求められることから、本加算における連携の対象となる第二種協定指定医療機関は診療所、病院に限る。なお、第二種協定指定医療機関である薬局や訪問看護ステーションとの連携を行うことを妨げるものではない。
⑤ 季節性インフルエンザやノロウイルス感染症、新型コロナウイルス感染症など特に高齢者施設等において流行を起こしやすい感染症について、協力医療機関等と連携し、感染した入居者に対して適切に医療が提供される体制が構築されていること。特に新型コロナウイルス感染症については、「高齢者施設等における医療機関との連携体制等にかかる調査の結果について(令和5年12月7日付事務連絡)」のとおり新型コロナウイルス感染症の対応を行う医療機関との連携状況等を調査しており、引き続き感染者の対応が可能な医療機関との連携体制を確保していること。
高齢者施設等感染対策向上加算(Ⅱ)の算定留意事項
4の(21)を準用する。
① 高齢者施設等感染対策向上加算(Ⅱ)は、感染対策向上加算に係る届出を行った医療機関から、少なくとも3年に1回以上、施設内で感染者が発生した場合の感染制御等に係る実地指導を受けている場合に、月1回算定するもの。
② 実地指導については、感染対策向上加算に係る届出を行った医療機関において設置された感染制御チームの専任の医師又は看護師等が行うことが想定される。
③ 居宅サービス基準第192条により準用する第104条第2項に基づき、介護職員その他の従業員に対して実施する感染症の予防及びまん延の防止のための研修及び訓練の内容について、上記の医療機関による実地指導の内容を含めたものとすること。
ク 新興感染症等施設療養費(1日につき) 240単位(新設)
注1 介護老人保険施設が、入所者が別に厚生労働大臣が定める感染症に感染した場合に相談対応、診療、入院調整等を行う医療機関を確保し、かつ、当該感染症に感染した入所者に対し、適切な感染対策を行った上で、介護保健施設サービスを行った場合に、1月に1回、連続する5日を限度として算定する。
新興感染症等施設療養費の算定留意事項
4の(22)を準用する。
① 新興感染症等施設療養費は、新興感染症のパンデミック発生時等において、施設内で感染した高齢者に対して必要な医療やケアを提供する観点や、感染拡大に伴う病床ひっ迫を避ける観点から、必要な感染対策や医療機関との連携体制を確保した上で感染した高齢者の療養を施設内で行うことを評価するものである。
② 対象の感染症については、今後のパンデミック発生時等に必要に応じて厚生労働大臣が指定する。令和6年4月時点においては、指定している感染症はない。
③ 適切な感染対策とは、手洗いや個人防護具の着用等の標準予防策(スタンダード・プリコーション)の徹底、ゾーニング、コホーティング、感染者以外の入所者も含めた健康観察等を指し、具体的な感染対策の方法については、「介護現場における感染対策の手引き(第3版)」を参考とすること。
令和6年改定ポイント:新興感染症発生時等の対応を行う医療機関との連携
施設系サービス及び居住系サービスについて、利用者及び入所者における新興感染症の発生時等に、感染者の診療等を迅速に対応できる体制を平時から構築しておくため、感染者の診療等を行う協定締結医療機関と連携し、新興感染症発生時における対応を取り決めるよう努めることとする。
また、協力医療機関が協定締結医療機関である場合には、当該協力医療機関との間で、新興感染症の発生時等の対応について協議を行うことを義務づける。【省令改正】(引用)
ヤ 生産性向上推進体制加算(新設)
注1 別に厚生労働大臣が定める基準に適合しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設において、入所者に対して介護保健施設サービスを行った場合は、当該基準に掲げる区分に従い、1月につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
⑴生産性向上推進体制加算(Ⅰ) 100単位
⑵生産性向上推進体制加算(Ⅱ) 10単位
生産性向上推進体制加算の算定留意事項
5の(49)を準用する。
生産性向上推進体制加算の内容については、別途通知(「生産性向上推進体制加算に関する基本的考え方並びに事務処理手順及び様式例等の提示について」)を参照すること。
令和6年改定ポイント:介護ロボットやICT等のテクノロジーの活用促進
介護現場における生産性の向上に資する取組の促進を図る観点から、介護ロボットやICT等のテクノロジーの導入後の継続的なテクノロジーの活用を支援するため、利用者の安全並びに介護サービスの質の確保及び職員の負担軽減に資する方策を検討するための委員会の開催や必要な安全対策を講じた上で、見守り機器等のテクノロジーを1つ以上導入し、生産性向上ガイドラインの内容に基づいた業務改善を継続的に行うとともに、一定期間ごとに、業務改善の取組による効果を示すデータの提供を行うことを評価する新たな加算を設けることとする。【告示改正】
加えて、上記の要件を満たし、提出したデータにより業務改善の取組による成果が確認された上で、見守り機器等のテクノロジーを複数導入し、職員間の適切な役割分担(いわゆる介護助手の活用等)の取組等を行っていることを評価する区分を設けることとする。【告示改正】


マ サービス提供体制強化加算
注1 別に厚生労働大臣が定める基準に適合しているものとして都道府県知事に届け出た介護老人保健施設が、入所者に対し介護保健施設サービスを行った場合は、当該基準に掲げる区分に従い、1日につき次に掲げる所定単位数を加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
(1)サービス提供体制強化加算(I) 22単位
(2)サービス提供体制強化加算(II) 18単位
(3)サービス提供体制強化加算(III) 6単位
サービス提供体制強化加算の算定留意事項
① 2の(28)①から④まで及び⑥並びに4の(24)③を準用する。
① 職員の割合の算出に当たっては、常勤換算方法により算出した前年度(三月を除く。)の平均を用いることとする。なお、この場合の介護職員に係る常勤換算にあっては、利用者・入所者への介護業務(計画作成等介護を行うに当たって必要な業務は含まれるが、請求事務等介護に関わらない業務を除く。)に従事している時間を用いても差し支えない。ただし、前年度の実績が六月に満たない事業所(新たに事業を開始し、又は再開した事業所を含む。)については、届出日の属する月の前三月について、常勤換算方法により算出した平均を用いることとする。したがって、新たに事業を開始し、又は再開した事業者については、四月目以降届出が可能となるものであること。なお、介護福祉士については、各月の前月の末日時点で資格を取得している者とすること。
② 前号ただし書の場合にあっては、届出を行った月以降においても、直近三月間の職員の割合につき、毎月継続的に所定の割合を維持しなければならない。なお、その割合については、毎月記録するものとし、所定の割合を下回った場合については、直ちに訪問通所サービス通知第一の5の届出を提出しなければならない。
③ 勤続年数とは、各月の前月の末日時点における勤続年数をいうものとする。
④ 勤続年数の算定に当たっては、当該事業所における勤務年数に加え、同一法人等の経営する他の介護サービス事業所、病院、社会福祉施設等においてサービスを利用者に直接提供する職員として勤務した年数を含めることができるものとする。
⑥ 同一の事業所において指定介護予防短期入所生活介護を一体的に行っている場合においては、本加算の計算も一体的に行うこととする。
③ 提供する指定特定施設入居者生活介護の質の向上に資する取組については、サービスの質の向上や利用者の尊厳の保持を目的として、事業所として継続的に行う取組を指すものとする。
(例)
- LIFEを活用したPDCAサイクルの構築
- ICT・テクノロジーの活用
- 高齢者の活躍(居室やフロア等の掃除、食事の配膳・下膳などのほか、経理や労務、広報なども含めた介護業務以外の業務の提供)等による役割分担の明確化
- ケアに当たり、居室の定員が2以上である場合、原則としてポータブルトイレを使用しない方針を立てて取組を行っていること
実施に当たっては、当該取組の意義・目的を職員に周知するとともに、適時のフォローアップや職員間の意見交換等により、当該取組の意義・目的に則ったケアの実現に向けて継続的に取り組むものでなければならない。
② 介護保健施設サービスを利用者に直接提供する職員とは、看護職員、介護職員、支援相談員、理学療法士、作業療法士又は言語聴覚士として勤務を行う職員を指すものとする。
ケ 介護職員処遇改善加算
注1 別に厚生労働大臣が定める基準に適合している介護職員の賃金の改善等を実施しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設が、入所者に対し、介護保健施設サービスを行った場合は、当該基準に掲げる区分に従い、令和6年5月31日までの間、次に掲げる単位数を所定単位数に加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
⑴介護職員処遇改善加算(Ⅰ)
イからマまでにより算定した単位数の1000分の39に相当する単位数
⑵介護職員処遇改善加算(Ⅱ)
イからマまでにより算定した単位数の1000分の29に相当する単位数
⑶介護職員処遇改善加算(Ⅲ)
イからマまでにより算定した単位数の1000分の16に相当する単位数
介護職員等処遇改善加算の算定留意事項
2の(29)を準用する。
介護職員等処遇改善加算の内容については、別途通知(「介護職員等処遇改善加算等に関する基本的考え方並びに事務処理手順及び様式例の提示について」)を参照すること。
フ 介護職員等特定処遇改善加算
注1 別に厚生労働大臣が定める基準に適合している介護職員等の賃金の改善等を実施しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設が、入所者に対し、介護保健施設サービスを行った場合は、当該基準に掲げる区分に従い、次に掲げる単位数を所定単位数に加算する。ただし、次に掲げるいずれかの加算を算定している場合においては、次に掲げるその他の加算は算定しない。
⑴介護職員等特定処遇改善加算(Ⅰ)
イからマまでにより算定した単位数の1000分の21に相当する単位数
⑵介護職員等特定処遇改善加算(Ⅱ)
イからマまでにより算定した単位数の1000分の17に相当する単位数
コ 介護職員等ベースアップ等支援加算
注1 別に厚生労働大臣が定める基準に適合している介護職員等の賃金の改善等を実施しているものとして、電子情報処理組織を使用する方法により、都道府県知事に対し、老健局長が定める様式による届出を行った介護老人保健施設が、入所者に対し、介護保健施設サービスを行った場合は、イからマまでにより算定した単位数の1000分の8に相当する単位数を所定単位数に加算する。
令和6年度介護報酬改定 厚生労働省
単位数、算定要件の基準の告示
・指定居宅サービスに要する費用の額の算定に関する基準
単位数、算定要件の算定留意事項の告示
・指定居宅サービスに要する費用の額の算定に関する基準(短期入所サービス及び特定施設入居者生活介護に係る部分)及び指定施設サ ービス等に要する費用の額の算定に関する基準の制定に伴う実施上の留意事項について
【運営規程等の基準】
令和6年度介護報酬改定 厚生労働省
運営規程等の基準
・指定居宅サービス等の事業の人員、設備及び運営に関する基準等の一部を改正する省令
運営規程等基準の留意事項
・介護老人保健施設の人員、施設及び設備並びに運営に関する基準について


















④ 介護老人保健施設短期入所療養介護費(Ⅰ)の介護老人保健施設短期入所療養介護費(ⅱ)若しくは(ⅳ)又はユニット型介護老人保健施設短期入所療養介護費(Ⅰ)のユニット型介護老人保健施設短期入所療養介護費(ⅱ)若しくは経過的ユニット型介護老人保健施設短期入所療養介護費(ⅱ)を算定する介護老人保健施設における短期入所療養介護について
イ 所定単位数の算定区分について
当該介護老人保健施設における短期入所療養介護について、適用すべき所定単位数の算定区分については、月の末日において、それぞれの算定区分に係る施設基準を満たさない場合は、当該施設基準を満たさなくなった月の翌々月に変更の届出を行い、当該月から、介護老人保健施設短期入所療養介護費(Ⅰ)の介護老人保健施設短期入所療養介護費(ⅰ)若しくは(ⅲ)、ユニット型介護老人保健施設短期入所療養介護費(Ⅰ)のユニット型介護老人保健施設短期入所療養介護費(ⅰ)若しくは経過的ユニット型介護老人保健施設短期入所療養介護費(ⅰ)、介護老人保健施設短期入所療養介護費(Ⅳ)の介護老人保健施設短期入所療養介護費(ⅰ)若しくは(ⅱ)又はユニット型介護老人保健施設短期入所療養介護費(Ⅳ)のユニット型介護老人保健施設短期入所療養介護費若しくは経過的ユニット型介護老人保健施設短期入所療養介護費を算定することとなる。(ただし、翌月の末日において当該施設基準を満たしている場合を除く。)
ロ 当該基本施設サービス費の算定根拠等の関係書類を整備しておくこと。
ハ 当該介護老人保健施設における短期入所療養介護に係る施設基準について
a 施設基準第十四号イ(2)(三)における「地域に貢献する活動」とは、 ③ロを準用する。
⑤ 在宅復帰・在宅療養支援機能加算(Ⅱ)について
3(1)②から④を準用する。