H000 心大血管疾患リハビリテーション料
H000 心大血管疾患リハビリテーション料
(2) 心大血管疾患リハビリテーション料の対象となる患者は、特掲診療料の施設基準等
別表第九の四に掲げる対象患者であって、以下のいずれかに該当するものをいい、医師が個別に心大血管疾患リハビリテーションが必要であると認めるものであること。
(2) 心大血管疾患リハビリテーション料の対象となる患者は、特掲診療料の施設基準等
別表第九の四に掲げる対象患者であって、以下のいずれかに該当するものをいい、医師が個別に心大血管疾患リハビリテーションが必要であると認めるものであること。
ア 急性発症した心大血管疾患又は心大血管疾患の手術後の患者とは、急性心筋梗塞、狭心症、開心術後、経カテーテル大動脈弁置換術後、大血管疾患(大動脈解離、解離性大動脈瘤、大血管術後)のものをいう。
ア 急性発症した心大血管疾患又は心大血管疾患の手術後の患者とは、急性心筋梗塞、狭心症、開心術後、経カテーテル大動脈弁置換術後、大血管疾患(大動脈解離、解離性大動脈瘤、大血管術後)のものをいう。
なお、心大血管疾患リハビリテーション料(Ⅱ)を算定する場合、急性心筋梗塞及び大血管疾患は発症後(手術を実施した場合は手術後)1月以上経過したものに限る。
なお、心大血管疾患リハビリテーション料(Ⅱ)を算定する場合、急性心筋梗塞及び大血管疾患は発症後(手術を実施した場合は手術後)1月以上経過したものに限る。
イ 慢性心不全、末梢動脈閉塞性疾患その他の慢性の心大血管の疾患により、一定程度以上の呼吸循環機能の低下及び日常生活能力の低下を来している患者とは、以下のいずれかに該当するものをいう。
イ 慢性心不全、末梢動脈閉塞性疾患その他の慢性の心大血管の疾患により、一定程度以上の呼吸循環機能の低下及び日常生活能力の低下を来している患者とは、以下のいずれかに該当するものをいう。
(イ) 慢性心不全であって、以下のいずれかの状態にあるもの
① 左室駆出率が40%以下
② 最高酸素摂取量が基準値80%以下
③ 脳性Na利尿ペプチド(BNP)が80pg/mL以上
④ 脳性Na利尿ペプチド前駆体N端フラグメント(NT-proBNP)が300pg/mL以上
(イ) 慢性心不全であって、左室駆出率40%以下、最高酸素摂取量が基準値80%以下、脳性Na利尿ペプチド(BNP)が80pg/mL 以上の状態のもの又は脳性Na利尿ペプチド前駆体N端フラグメント(NT-proBNP)が400pg/mL 以上の状態のもの
(ロ) 末梢動脈閉塞性疾患であって、間欠性跛行を呈する状態のもの
(ロ) 末梢動脈閉塞性疾患であって、間欠性跛行を呈する状態のもの
(ハ) 肺高血圧症のうち肺動脈性肺高血圧症又は慢性血栓塞栓性肺高血圧症であって、WHO肺高血圧症機能分類がⅠからⅢ度までの状態のもの
(ハ) 肺高血圧症のうち肺動脈性肺高血圧症又は慢性血栓塞栓性肺高血圧症であって、WHO肺高血圧症機能分類がⅠ~Ⅲ度の状態のもの
(3) 心大血管疾患リハビリテーション料の標準的な実施時間は、1回1時間(3単位)程度とするが、入院中の患者以外の患者については、1日当たり1時間(3単位)以上、1週3時間(9単位)を標準とする。
(3) 心大血管疾患リハビリテーション料の標準的な実施時間は、1回1時間(3単位)程度とするが、入院中の患者以外の患者については、1日当たり1時間(3単位)以上、1週3時間(9単位)を標準とする。
(4) 心大血管疾患リハビリテーションは、専任の医師の指導管理の下に実施することとする。
(4) 心大血管疾患リハビリテーションは、専任の医師の指導管理の下に実施することとする。
この場合、医師が直接監視を行うか、又は医師が同一建物内において直接監視をしている他の従事者と常時連絡が取れる状態かつ緊急事態に即時的に対応できる態勢であること。
この場合、医師が直接監視を行うか、又は医師が同一建物内において直接監視をしている他の従事者と常時連絡が取れる状態かつ緊急事態に即時的に対応できる態勢であること。
また、専任の医師は定期的な心機能チェックの下に、運動処方を含むリハビリテーションの実施計画書を作成し、診療録に記載又は添付すること。
また、専任の医師は定期的な心機能チェックの下に、運動処方を含むリハビリテーションの実施計画書を作成し、診療録に記載又は添付すること。
この場合、入院中の患者については、当該療法を担当する医師又は理学療法士、作業療法士及び看護師の1人当たりの患者数は、それぞれ1回15人程度、1回5人程度とし、入院中の患者以外の患者については、それぞれ、1回20人程度、1回8人程度とする。
この場合、入院中の患者については、当該療法を担当する医師又は理学療法士、作業療法士及び看護師の1人当たりの患者数は、それぞれ1回15人程度、1回5人程度とし、入院中の患者以外の患者については、それぞれ、1回20人程度、1回8人程度とする。
(5) 当該リハビリテーションと他の疾患別リハビリテーション及び集団コミュニケーション療法を同一の従事者が行う場合、心大血管疾患リハビリテーションに実際に従事した時間20分を1単位としてみなした上で、他の疾患別リハビリテーション等の実施単位数を足した値が、従事者1人につき1日18単位を標準とし、週108単位までとする。
(5) 心大血管疾患リハビリテーション料の所定点数には、同一日に行われる「D208」に掲げる心電図検査、「D209」に掲げる負荷心電図検査及び「D220」に掲げる呼吸心拍監視、新生児心拍・呼吸監視、カルジオスコープ(ハートスコープ)、カルジオタコスコープの費用が含まれる。
(6) 心大血管疾患リハビリテーション料の所定点数には、同一日に行われる「D208」に掲げる心電図検査、「D209」に掲げる負荷心電図検査及び「D220」に掲げる呼吸心拍監視、新生児心拍・呼吸監視、カルジオスコープ(ハートスコープ)、カルジオタコスコープの費用が含まれる。
(6) 標準的算定日数を超えた患者については、「
注6」に規定するとおり、1月に13単位に限り心大血管疾患リハビリテーション料の所定点数を算定できる。
(7) 標準的算定日数を超えた患者については、「
注5」に規定するとおり、1月に13単位に限り心大血管疾患リハビリテーション料の所定点数を算定できる。
なお、その際、入院中の患者以外の患者にあっては、介護保険によるリハビリテーションの適用があるかについて、適切に評価し、患者の希望に基づき、介護保険によるリハビリテーションサービスを受けるために必要な支援を行うこと。
なお、その際、入院中の患者以外の患者にあっては、介護保険によるリハビリテーションの適用があるかについて、適切に評価し、患者の希望に基づき、介護保険によるリハビリテーションサービスを受けるために必要な支援を行うこと。
ただし、特掲診療料の施設基準等
別表第九の八に掲げる患者であって、
別表第九の九に掲げる場合については、標準的算定日数を超えた場合であっても、標準的算定日数内の期間と同様に算定できるものである。なお、その留意事項は以下のとおりである。
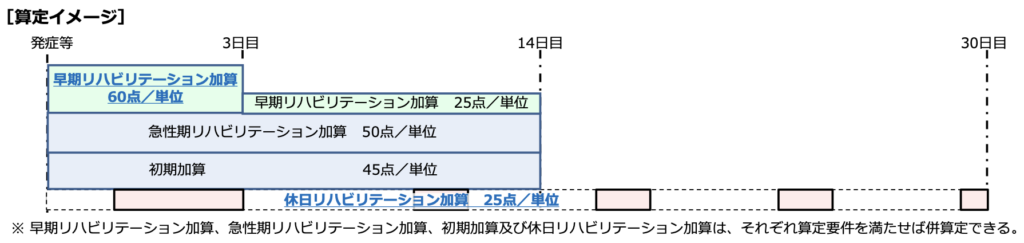
(7) 「
注2」に規定する早期リハビリテーション加算は、当該施設における心大血管疾患に対する
入院後早期からのリハビリテーションの実施について評価したものであり、入院中の患者に対して1単位以上の個別療法を行った場合に算定できる。
(8) 「
注2」に規定する早期リハビリテーション加算は、当該施設における心大血管疾患に対する
治療開始後早期からのリハビリテーションの実施について評価したものであり、入院中の患者に対して1単位以上の個別療法を行った場合に算定できる。
また、訓練室以外の病棟等(ベッドサイドを含む。)で実施した場合においても算定することができる。
また、訓練室以外の病棟等(ベッドサイドを含む。)で実施した場合においても算定することができる。
(8) 「
注3」に規定する初期加算は、当該施設における心大血管疾患に対する治療開始後、より早期からのリハビリテーションの実施について評価したものであり、入院中の患者に対して「
注2」に規定する加算と別に算定することができる。
(9) 「
注3」に規定する初期加算は、当該施設における心大血管疾患に対する治療開始後、より早期からのリハビリテーションの実施について評価したものであり、入院中の患者に対して「
注2」に規定する加算と別に算定することができる。
(9) 「
注4」に規定する急性期リハビリテーション加算は、当該施設における心大血管疾患に対する治療開始後、重症患者に対するより早期からの急性期リハビリテーションの実施について評価したものであり、入院中の患者に対して「
注2(早期リハビリテーション加算)」及び「
注3(初期加算)」に規定する加算と別に算定することができる。
(10) 「
注4」に規定する急性期リハビリテーション加算は、当該施設における心大血管疾患に対する治療開始後、重症患者に対するより早期からの急性期リハビリテーションの実施について評価したものであり、入院中の患者に対して「
注2(早期リハビリテーション加算)」及び「
注3(初期加算)」に規定する加算と別に算定することができる。
特掲診療料の施設基準等別表第九の四第二号に掲げる患者については、手術を実施したもの及び急性増悪したものを除き、「
注4」に規定する急性期リハビリテーション加算は算定できない。
(10) 「
注4」に規定する急性期リハビリテーション加算の対象となる患者は、特掲診療料の施設基準等
別表九の十に掲げる対象患者であって、以下のいずれかに該当するものをいう。
(11) 「注4」に規定する急性期リハビリテーション加算の対象となる患者は、特掲診療料の施設基準等別表九の十に掲げる対象患者であって、以下のいずれかに該当するものをいう。
ア 相当程度以上の日常生活能力の低下を来している患者とは、ADLの評価であるBIが10点以下のもの
ア 相当程度以上の日常生活能力の低下を来している患者とは、ADLの評価であるBIが10点以下のもの
イ 重度認知症の状態にあり、日常生活を送る上で介助が必要な患者とは、「「認知症高齢者の日常生活自立度判定基準」の活用について」におけるランクM以上に該当するもの
イ 重度認知症の状態にあり、日常生活を送る上で介助が必要な患者とは、「「認知症高齢者の日常生活自立度判定基準」の活用について」におけるランクM以上に該当するもの
ウ 特別な管理を要する処置等を実施している患者とは、以下に示す処置等が実施されているもの
① 動脈圧測定(動脈ライン)
② シリンジポンプの管理
③ 中心静脈圧測定(中心静脈ライン)
④ 人工呼吸器の管理
⑤ 輸血や血液製剤の管理
⑥ 特殊な治療法等(CHDF、IABP、PCPS、補助人工心臓、ICP測定、ECMO)
ウ 特別な管理を要する処置等を実施している患者とは、以下に示す処置等が実施されているもの
① 動脈圧測定(動脈ライン)
② シリンジポンプの管理
③ 中心静脈圧測定(中心静脈ライン)
④ 人工呼吸器の管理
⑤ 輸血や血液製剤の管理
⑥ 特殊な治療法等(CHDF、IABP、PCPS、補助人工心臓、ICP測定、ECMO)
エ リハビリテーションを実施する上で感染対策が特に必要な感染症並びにそれらの疑似症患者とは、「A209」特定感染症入院医療管理加算の対象となる感染症、感染症法第6条第3項に規定する二類感染症及び同法同条第7項に規定する新型インフルエンザ等感染症の患者及び当該感染症を疑うもの。
エ リハビリテーションを実施する上で感染対策が特に必要な感染症並びにそれらの疑似症患者とは、「A209」特定感染症入院医療管理加算の対象となる感染症、感染症法第6条第3項に規定する二類感染症及び同法同条第7項に規定する新型インフルエンザ等感染症の患者及び当該感染症を疑うもの。
ただし、疑似症患者については初日に限り算定する。
ただし、疑似症患者については初日に限り算定する。
なお、「
注4」に規定する加算を算定するに当たって、当該患者に対して「A209」特定感染症入院医療管理加算を算定している必要はない。
なお、「注4」に規定する加算を算定するに当たって、当該患者に対して「A209」特定感染症入院医療管理加算を算定している必要はない。
(11) 「
注4」に規定する急性期リハビリテーション加算を算定する場合は、診療報酬明細書の摘要欄に、算定の根拠となった要件(前項に掲げるアからエまでのいずれか)を日毎に記載すること。
(12) 「注4」に規定する急性期リハビリテーション加算を算定する場合は、診療報酬明細書の摘要欄に、算定の根拠となった要件(前項に掲げるアからエまでのいずれか)を日毎に記載すること。
特掲診療料の施設基準等別表第九の四第二号に掲げる患者については、手術を実施したもの及び急性増悪したものを除き、「注5」に規定する休日リハビリテーション加算は算定できない。
(13) 「
注6」に掲げる標準的算定日数を超えてリハビリテーションを継続する患者について、月の途中で標準的算定日数を超える場合においては、当該月における標準的算定日数を超えた日以降に実施された疾患別リハビリテーションが13単位以下であること。
(13) 「注5」に掲げる標準的算定日数を超えてリハビリテーションを継続する患者について、月の途中で標準的算定日数を超える場合においては、当該月における標準的算定日数を超えた日以降に実施された疾患別リハビリテーションが13単位以下であること。
(14) 訓練を実施する場合、患者一人につき概ね3平方メートル以上の面積を確保すること。
(14) 訓練を実施する場合、患者一人につき概ね3平方メートル以上の面積を確保すること。
(15) 「
注7」に規定するリハビリテーションデータ提出加算を算定する場合には、次の点に留意すること。
(15) 「注6」に規定するリハビリテーションデータ提出加算を算定する場合には、次の点に留意すること。
ア 厚生労働省が毎年実施する外来医療等調査に準拠したデータを正確に作成し、継続して提出されることを評価したものである。
ア 厚生労働省が毎年実施する外来医療等調査に準拠したデータを正確に作成し、継続して提出されることを評価したものである。
提出されたデータについては、特定の患者個人を特定できないように集計し、厚生労働省保険局において外来医療等に係る実態の把握・分析等のために適宜活用されるものである。
提出されたデータについては、特定の患者個人を特定できないように集計し、厚生労働省保険局において外来医療等に係る実態の把握・分析等のために適宜活用されるものである。
イ 当該加算は、データ提出の実績が認められた保険医療機関において、心大血管疾患リハビリテーション料を現に算定している患者について、データを提出する外来診療に限り算定する。
イ 当該加算は、データ提出の実績が認められた保険医療機関において、心大血管疾患リハビリテーション料を現に算定している患者について、データを提出する外来診療に限り算定する。
ウ データの提出を行っていない場合又はデータの提出(データの再照会に係る提出も含む。)に遅延等が認められた場合、当該月の翌々月以降について、算定できない。
ウ データの提出を行っていない場合又はデータの提出(データの再照会に係る提出も含む。)に遅延等が認められた場合、当該月の翌々月以降について、算定できない。
なお、遅延等とは、厚生労働省が調査の一部事務を委託する調査事務局宛てに、外来医療等調査実施説明資料に定められた期限までに、当該医療機関のデータが提出されていない場合(提出時刻が確認できない手段等、外来医療等調査実施説明資料にて定められた提出方法以外の方法で提出された場合を含む。)、提出されたデータが外来医療等調査実施説明資料に定められたデータと異なる内容であった場合(データが格納されていない空の媒体が提出された場合を含む。)をいう。
なお、遅延等とは、厚生労働省が調査の一部事務を委託する調査事務局宛てに、調査実施説明資料に定められた期限までに、当該医療機関のデータが提出されていない場合(提出時刻が確認できない手段等、調査実施説明資料にて定められた提出方法以外の方法で提出された場合を含む。)、提出されたデータが調査実施説明資料に定められたデータと異なる内容であった場合(データが格納されていない空の媒体が提出された場合を含む。)をいう。
また、算定ができなくなった月以降、再度、データ提出の実績が認められた場合は、翌々月以降について、算定ができる。
また、算定ができなくなった月以降、再度、データ提出の実績が認められた場合は、翌々月以降について、算定ができる。
エ データの作成は3月単位で行うものとし、作成されたデータには第1月の初日から第3月の末日までにおいて対象となる診療に係るデータが全て含まれていなければならない。
エ データの作成は3月単位で行うものとし、作成されたデータには第1月の初日から第3月の末日までにおいて対象となる診療に係るデータが全て含まれていなければならない。
オ イの「データ提出の実績が認められた保険医療機関」とは、データの提出が厚生労働省保険局医療課において確認され、その旨を通知された保険医療機関をいう。
オ イの「データ提出の実績が認められた保険医療機関」とは、データの提出が厚生労働省保険局医療課において確認され、その旨を通知された保険医療機関をいう。
(16) 心大血管疾患リハビリテーションを実施した患者であって、転医や転院に伴い他の保険医療機関でリハビリテーションが継続される予定であるものについて、当該患者の同意が得られた場合、3月以内に作成したリハビリテーション実施計画書又はリハビリテーション総合実施計画書等を当該他の保険医療機関に対して、文書により提供すること。
(16) 心大血管疾患リハビリテーションを実施した患者であって、転医や転院に伴い他の保険医療機関でリハビリテーションが継続される予定であるものについて、当該患者の同意が得られた場合、3月以内に作成したリハビリテーション実施計画書又はリハビリテーション総合実施計画書等を当該他の保険医療機関に対して、文書により提供すること。
なお、この場合において、当該患者が、直近3月以内に目標設定等支援・管理料を算定している場合には、目標設定等支援・管理シートも併せて提供すること。
(17) 「注8」に規定する特定の患者とは、個別療法を実施する日に、ベッド上から移動せずにポジショニング又は拘縮の予防等を主たる目的とした他動的な訓練のみを行う入院中の患者のうち、以下のいずれにも該当しないものをいう。
(新)
ア
「A300」救命救急入院料、
「A301」特定集中治療室管理料、
「A301-2」ハイケアユニット入院医療管理料、
「A301-3」脳卒中ケアユニット入院医療管理料、
「A301-4」小児特定集中治療室管理料、
「A302」新生児特定集中治療室管理料、
「A302-2」新生児特定集中治療室重症児対応体制強化管理料、
「A303」総合周産期特定集中治療室管理料、
「A303-2」新生児治療回復室入院医療管理料及び
「H000」心大血管疾患リハビリテーション料、
「H001」脳血管疾患等リハビリテーション料、
「H001-2」廃用症候群リハビリテーション料、
「H002」運動器リハビリテーション料並びに
「H003」呼吸器リハビリテーション料の「注2」、「注3」及び「注4」に規定する早期リハビリテーション加算、初期加算及び急性期リハビリテーション加算のいずれかを算定している患者。
イ 患者の疾患及び状態により、ベッド上からの移動が困難である15歳未満の小児患者。
ウ 患者の疾患及び状態により、ベッド上からの移動が困難な患者であって、当該個別療法を3単位以上行うことが医学的に必要であると医師が特に認めたもの。
この場合においては、当該患者がベッド上からの移動が困難な医学的理由、長時間のリハビリテーションが必要な理由及び訓練内容について、診療録及び診療報酬明細書の摘要欄に記載すること。
(18) 「注8」に規定する特定の患者に対して、離床を伴わずに20分以上個別療法であるリハビリテーションを行った場合は、所定点数の100分の90に相当する点数により算定する。
(新)
第38 心大血管疾患リハビリテーション料(Ⅰ)
第38 心大血管疾患リハビリテーション料(Ⅰ)
1 心大血管疾患リハビリテーション料(Ⅰ)に関する施設基準
1 心大血管疾患リハビリテーション料(Ⅰ)に関する施設基準
(1) 届出保険医療機関(循環器内科又は心臓血管外科を標榜するものに限る。以下この項において同じ。)において、循環器内科又は心臓血管外科の医師が、心大血管疾患リハビリテーションを実施している時間帯において常時勤務しており、心大血管疾患リハビリテーションの経験を有する専任の常勤医師が1名以上勤務していること。この場合において、心大血管疾患リハビリテーションを受ける患者の急変時等に連絡を受けるとともに、当該保険医療機関又は連携する保険医療機関において適切な対応ができるような体制を有すること。
(1) 届出保険医療機関(循環器内科又は心臓血管外科を標榜するものに限る。以下この項において同じ。)において、循環器内科又は心臓血管外科の医師が、心大血管疾患リハビリテーションを実施している時間帯において常時勤務しており、心大血管疾患リハビリテーションの経験を有する専任の常勤医師が1名以上勤務していること。この場合において、心大血管疾患リハビリテーションを受ける患者の急変時等に連絡を受けるとともに、当該保険医療機関又は連携する保険医療機関において適切な対応ができるような体制を有すること。
(2) 心大血管疾患リハビリテーションの経験を有する専従の常勤理学療法士及び専従の常勤看護師が合わせて2名以上勤務していること又は専従の常勤理学療法士若しくは専従の常勤看護師のいずれか一方が2名以上勤務していること。なお、いずれの組合せの場合であっても、うち1名は専任の従事者でも差し支えない。
(2) 心大血管疾患リハビリテーションの経験を有する専従の常勤理学療法士及び専従の常勤看護師が合わせて2名以上勤務していること又は専従の常勤理学療法士若しくは専従の常勤看護師のいずれか一方が2名以上勤務していること。なお、いずれの組合せの場合であっても、うち1名は専任の従事者でも差し支えない。
また、当該専従の者については、第2章第1部医学管理、第2部在宅医療、第7部リハビリテーション、第8部精神科専門療法、その他リハビリテーション及び患者・家族等の指導に関する業務並びに介護施設等への助言に係る業務に従事することは差し支えないが、第1章第2部入院料等において配置が求められている従事者(専任の者を除く。)として従事することはできない。
また、これらの者については、リハビリテーション・栄養・口腔連携体制加算、地域包括医療病棟入院料、回復期リハビリテーション病棟入院料及び地域包括ケア病棟入院料を算定する病棟並びに回復期リハビリテーション入院医療管理料及び地域包括ケア入院医療管理料を算定する病室を有する病棟の配置従事者との兼任はできないが、心大血管疾患リハビリテーションを実施しない時間帯において、他の疾患別リハビリテーション、障害児(者)リハビリテーション及びがん患者リハビリテーションに従事することは差し支えない。
加えて、心大血管疾患リハビリテーションとその他のリハビリテーションの実施日・時間が異なる場合にあっては、別のリハビリテーションの専従者として届け出ることは可能である。また、必要に応じて、心機能に応じた日常生活活動に関する訓練等の心大血管疾患リハビリテーションに係る経験を有する作業療法士が勤務していることが望ましい。
加えて、心大血管疾患リハビリテーションとその他のリハビリテーションの実施日・時間が異なる場合にあっては、別のリハビリテーションの専従者として届け出ることは可能である。また、必要に応じて、心機能に応じた日常生活活動に関する訓練等の心大血管疾患リハビリテーションに係る経験を有する作業療法士が勤務していることが望ましい。
(3) 専用の機能訓練室(少なくとも、病院については、内法による測定で30平方メートル以上、診療所については、内法による測定で20平方メートル以上。)を有していること。専用の機能訓練室は、当該療法を実施する時間帯以外の時間帯において、他の用途に使用することは差し支えない。また、当該療法を実施する時間帯に、他の疾患別リハビリテーション、障害児(者)リハビリテーション又はがん患者リハビリテーションを同一の機能訓練室で行う場合には、それぞれの施設基準を満たしていれば差し支えない。それぞれの施設基準を満たす場合とは、例えば、心大血管疾患リハビリテーションと脳血管疾患等リハビリテーションを同一の時間帯に実施する場合には、機能訓練室の面積は、それぞれのリハビリテーションの施設基準で定める面積を合計したもの以上である必要があり、必要な器械・器具についても、兼用ではなく、それぞれのリハビリテーション専用のものとして備える必要があること。
(3) 専用の機能訓練室(少なくとも、病院については、内法による測定で30平方メートル以上、診療所については、内法による測定で20平方メートル以上)を有していること。専用の機能訓練室は、当該療法を実施する時間帯以外の時間帯において、他の用途に使用することは差し支えない。また、当該療法を実施する時間帯に、他の疾患別リハビリテーション、障害児(者)リハビリテーション又はがん患者リハビリテーションを同一の機能訓練室で行う場合には、それぞれの施設基準を満たしていれば差し支えない。それぞれの施設基準を満たす場合とは、例えば、心大血管疾患リハビリテーションと脳血管疾患等リハビリテーションを同一の時間帯に実施する場合には、機能訓練室の面積は、それぞれのリハビリテーションの施設基準で定める面積を合計したもの以上である必要があり、必要な器械・器具についても、兼用ではなく、それぞれのリハビリテーション専用のものとして備える必要があること。
(4) 平成26年3月31日において、現に当該リハビリテーション料の届出を行っている保険医療機関については、当該機能訓練室の増築又は全面的な改築を行うまでの間は、(3)の内法の規定を満たしているものとする。
(4) 平成26年3月31日において、現に当該リハビリテーション料の届出を行っている保険医療機関については、当該機能訓練室の増築又は全面的な改築を行うまでの間は、(3)の内法の規定を満たしているものとする。
(5) 専用の機能訓練室には、当該療法を行うために必要な以下の器械・器具を備えていること。
(5) 専用の機能訓練室には、当該療法を行うために必要な以下の器械・器具を備えていること。
ア 酸素供給装置
イ 除細動器
ウ 心電図モニター装置
エ トレッドミル又はエルゴメータ
オ 血圧計
カ 救急カート
ア 酸素供給装置
イ 除細動器
ウ 心電図モニター装置
エ トレッドミル又はエルゴメータ
オ 血圧計
カ 救急カート
また、当該保険医療機関内に運動負荷試験装置を備えていること。
また、当該保険医療機関内に以下の器械を備えていること。運動負荷試験装置
(6) リハビリテーションに関する記録(医師の指示、運動処方、実施時間、訓練内容、担当者等)は患者ごとに一元的に保管され、常に医療従事者により閲覧が可能であること。
(6) リハビリテーションに関する記録(医師の指示、運動処方、実施時間、訓練内容、担当者等)は患者ごとに一元的に保管され、常に医療従事者により閲覧が可能であること。
(7) 定期的に担当の多職種が参加するカンファレンスが開催されていること。
(7) 定期的に担当の多職種が参加するカンファレンスが開催されていること。
(8) 届出保険医療機関又は連携する別の保険医療機関(循環器内科又は心臓血管外科を標榜するものに限る。以下この項において同じ。)において、緊急手術や、緊急の血管造影検査を行うことができる体制が確保されていること。
(8) 届出保険医療機関又は連携する別の保険医療機関(循環器内科又は心臓血管外科を標榜するものに限る。以下この項において同じ。)において、緊急手術や、緊急の血管造影検査を行うことができる体制が確保されていること。
(9) 届出保険医療機関又は連携する別の保険医療機関において、救命救急入院料又は特定集中治療室管理料の届出がされており、当該治療室が心大血管疾患リハビリテーションの実施上生じた患者の緊急事態に使用できること。
(9) 届出保険医療機関又は連携する別の保険医療機関において、救命救急入院料又は特定集中治療室管理料の届出がされており、当該治療室が心大血管疾患リハビリテーションの実施上生じた患者の緊急事態に使用できること。
(10) 心大血管疾患リハビリテーションを実施した患者であって、他の保険医療機関でリハビリテーションが継続される予定であるものについて、当該患者の同意を得た上で、当該他の保険医療機関に対して、リハビリテーション実施計画書又はリハビリテーション総合実施計画書等を文書により提供できる体制を整備していること。
(10) 心大血管疾患リハビリテーションを実施した患者であって、他の保険医療機関でリハビリテーションが継続される予定であるものについて、当該患者の同意を得た上で、当該他の保険医療機関に対して、リハビリテーション実施計画書又はリハビリテーション総合実施計画書等を文書により提供できる体制を整備していること。
(11) (1)の専任の常勤医師について、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専任の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該医師の実労働時間を常勤換算し常勤医師数に算入することができる。ただし、この項において、心大血管疾患リハビリテーションの経験を有する非常勤医師に限る。
(11) (1)の専任の常勤医師について、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専任の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該医師の実労働時間を常勤換算し常勤医師数に算入することができる。ただし、この項において、心大血管疾患リハビリテーションの経験を有する非常勤医師に限る。
(12) (2)の専従の常勤理学療法士及び専従の常勤看護師について、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専従の非常勤理学療法士又は専従の非常勤看護師をそれぞれ2名以上組み合わせることにより、常勤理学療法士又は常勤看護師の勤務時間帯と同じ時間帯にこれらの非常勤理学療法士又は非常勤看護師がそれぞれ配置されている場合には、これらの非常勤理学療法士又は非常勤看護師の実労働時間を常勤換算し常勤理学療法士数又は常勤看護師数にそれぞれ算入することができる。ただし、この項において、常勤換算し常勤理学療法士数又は常勤看護師数に算入することができるのは、心大血管疾患リハビリテーションの経験を有する理学療法士又は看護師であって、それぞれ常勤配置のうち1名までに限る。
(12) (2)の専従の常勤理学療法士及び専従の常勤看護師について、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専従の非常勤理学療法士又は専従の非常勤看護師をそれぞれ2名以上組み合わせることにより、常勤理学療法士又は常勤看護師の勤務時間帯と同じ時間帯にこれらの非常勤理学療法士又は非常勤看護師がそれぞれ配置されている場合には、これらの非常勤理学療法士又は非常勤看護師の実労働時間を常勤換算し常勤理学療法士数又は常勤看護師数にそれぞれ算入することができる。ただし、この項において、常勤換算し常勤理学療法士数又は常勤看護師数に算入することができるのは、心大血管疾患リハビリテーションの経験を有する理学療法士又は看護師であって、それぞれ常勤配置のうち1名までに限る。
2 初期加算及び急性期リハビリテーション加算に関する施設基準
当該保険医療機関にリハビリテーション科の常勤の医師が1名以上配置されていること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っているリハビリテーション科の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該基準を満たしていることとみなすことができる。
2 初期加算及び急性期リハビリテーション加算に関する施設基準
当該保険医療機関にリハビリテーション科の常勤の医師が1名以上配置されていること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っているリハビリテーション科の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該基準を満たしていることとみなすことができる。
3 リハビリテーションデータ提出加算に関する施設基準
3 リハビリテーションデータ提出加算に関する施設基準
(1) 外来医療等調査に適切に参加できる体制を有すること。また、厚生労働省保険局医療課及び外来医療等調査事務局と電子メール及び電話での連絡可能な担当者を必ず1名指定すること。
(1) 外来医療等調査に適切に参加できる体制を有すること。また、厚生労働省保険局医療課及び外来医療等調査事務局と電子メール及び電話での連絡可能な担当者を必ず1名指定すること。
(2) 外来医療等調査に適切に参加し、調査に準拠したデータを提出すること。
(2) 外来医療等調査に適切に参加し、調査に準拠したデータを提出すること。
(3) 診療記録(過去5年間の診療録及び過去3年間の手術記録、看護記録等)の全てが保管・管理されていること。
(3) 診療記録(過去5年間の診療録及び過去3年間の手術記録、看護記録等)の全てが保管・管理されていること。
(4) 診療記録の保管・管理につき、厚生労働省「医療情報システムの安全管理に関するガイドライン」に準拠した体制であることが望ましい。
(4) 診療記録の保管・管理につき、厚生労働省「医療情報システムの安全管理に関するガイドライン」に準拠した体制であることが望ましい。
(5) 診療記録の保管・管理のための規定が明文化されていること。
(5) 診療記録の保管・管理のための規定が明文化されていること。
(6) 患者についての疾病統計には、ICD大分類程度以上の疾病分類がされていること。
(6) 患者についての疾病統計には、ICD大分類程度以上の疾病分類がされていること。
(7) 保管・管理された診療記録が疾病別に検索・抽出できること。
(7) 保管・管理された診療記録が疾病別に検索・抽出できること。
4 リハビリテーションデータ提出加算に関する事項
4 リハビリテーションデータ提出加算に関する事項
(1) データの提出を希望する保険医療機関は、令和8年5月20日、8月20日、11月20日、令和9年2月22日、5月20日、8月20日、11月22日又は令和10年2月21日までに別添2の様式7の10について、地方厚生(支)局医療課長を経由して、厚生労働省保険局医療課長へ届出すること。
(1) データの提出を希望する保険医療機関は、令和6年5月20日、8月20日、11月20日、令和7年2月20日、5月20日、8月20日、11月20日又は令和8年2月20日までに別添2の様式7の10について、地方厚生(支)局医療課長を経由して、厚生労働省保険局医療課長へ届出すること。
(2) (1)の届出を行った保険医療機関は、試行データを厚生労働省が提供するチェックプログラムにより作成し、調査実施説明資料に定められた方法に従って厚生労働省保険局医療課が別途通知する期日までに外来医療等調査事務局へ提出すること。
(2) (1)の届出を行った保険医療機関は、試行データを厚生労働省が提供するチェックプログラムにより作成し、調査実施説明資料に定められた方法に従って厚生労働省保険局医療課が別途通知する期日までに外来医療等調査事務局へ提出すること。
(3) 試行データが適切に提出されていた場合は、データ提出の実績が認められた保険医療機関として、厚生労働省保険局医療課より事務連絡を3の(1)の担当者宛てに電子メールにて発出する。なお、当該連絡のあった保険医療機関においては、この連絡以後、リハビリテーションデータ提出加算の届出を行うことが可能となる。
(3) 試行データが適切に提出されていた場合は、データ提出の実績が認められた保険医療機関として、厚生労働省保険局医療課より事務連絡を3の(1)の担当者宛てに電子メールにて発出する。なお、当該連絡のあった保険医療機関においては、この連絡以後、リハビリテーションデータ提出加算の届出を行うことが可能となる。
(1) 心大血管疾患リハビリテーション料(Ⅰ)の施設基準に係る届出は、別添2の様式41を用いること。
(1) 心大血管疾患リハビリテーション料(Ⅰ)の施設基準に係る届出は、別添2の様式41を用いること。
(2) 当該治療に従事する医師、理学療法士、作業療法士及び看護師の氏名、勤務の態様(常勤・非常勤、専従・非専従、専任・非専任の別)等について別添2の様式44の2を用いて提出すること。
(2) 当該治療に従事する医師、理学療法士、作業療法士及び看護師の氏名、勤務の態様(常勤・非常勤、専従・非専従、専任・非専任の別)等について別添2の様式44の2を用いて提出すること。
(3) 当該治療が行われる専用の機能訓練室の平面図を添付すること。
(3) 当該治療が行われる専用の機能訓練室の平面図を添付すること。
(4) リハビリテーションデータ提出加算の施設基準に係る届出は別添2の様式7の11を用いること。
(4) リハビリテーションデータ提出加算の施設基準に係る届出は別添2の様式7の11を用いること。
(5) 各調査年度において、累積して3回のデータ提出の遅延等が認められた場合は、適切なデータ提出が継続的に行われていないことから、3回目の遅延等が認められた日の属する月に速やかに変更の届出を行うこととし、当該変更の届出を行った日の属する月の翌月からは算定できないこと。
(5) 各調査年度において、累積して3回のデータ提出の遅延等が認められた場合は、適切なデータ提出が継続的に行われていないことから、3回目の遅延等が認められた日の属する月に速やかに変更の届出を行うこととし、当該変更の届出を行った日の属する月の翌月からは算定できないこと。
(6) データ提出を取りやめる場合、3の(2)の基準を満たさなくなった場合及び(5)に該当した場合については、別添2の様式7の12を提出すること。
(6) データ提出を取りやめる場合、4の(2)の基準を満たさなくなった場合及び(5)に該当した場合については、別添2の様式7の12を提出すること。
(7) (6)の届出を行い、その後に再度データ提出を行う場合にあっては、4の(1)の手続きより開始すること。
(7) (6)の届出を行い、その後に再度データ提出を行う場合にあっては、4の(1)の手続きより開始すること。
問69 令和8年度診療報酬改定において、心大血管リハビリテーション料、脳血管疾患等リハビリテーション料、廃用症候群リハビリテーション料、運動器疾患リハビリテーション料及び呼吸器リハビリテーション料それぞれについて「離床を伴わないリハビリテーション」が新設されたが、以下のような事例は減算及び単位数制限の対象となる「特定の患者」に該当するか。
① 最初の1単位はベッド上で他動的な訓練を行い、2単位目の途中から車椅子移乗した上で、計6単位のリハビリテーションを行った場合
② 肺炎を発症したため、訓練室に移動せず、ベッド上で自ら膝の曲げ伸ばし等の運動や排痰を促す訓練を行った場合。
③ ベッド上でギャッジアップし、高次脳機能障害や構音障害等に係る言語療法を行った場合
④ 起立性低血圧を有する患者について、離床を目指して、耐久性向上のために観察しながら臥位から座位に移行し座位を保持する訓練を進めたが、結果的に端坐位に至らず終了した場合
⑤ 車椅子に移乗したうえで訓練室に移動し、訓練室のベッド上で他動的な関節可動域訓練のみを行った場合
⑥ ベッド上で主に拘縮予防や褥瘡予防を目的とした他動的な関節可動域訓練やポジショニングのみを行った場合。
(答) それぞれ以下のとおり。「特定の患者」に該当しない場合は、離床を伴わないリハビリテーションではなく、各個別療法の例により算定すること。
① 車椅子に移乗しているため「ベッド上のみ」で訓練したわけではなく、また内容としても「拘縮の予防等を目的とした他動的な訓練のみ」を行ったわけではないため、特定の患者には該当しない。
② 「ベッド上のみ」であるが、「ポジショニング又は拘縮の予防等を目的とした他動的な訓練」以外を行っているため、特定の患者に該当しない。
③ 「ベッド上のみ」であるが、「ポジショニング又は拘縮の予防等を目的とした他動的な訓練」以外を行っているため、特定の患者に該当しない。
④ 「ベッド上のみ」であるが、「ポジショニング又は拘縮の予防等を目的とした他動的な訓練」以外を行っているため、特定の患者に該当しない。
⑤ 車椅子に移乗しており「ベッド上のみ」ではないため、特定の患者に該当しない。
⑥ 「ベッド上のみ」で「拘縮の予防等を目的とした他動的な訓練のみ」を行っているため、特定の患者に該当し、100分の90の点数による2単位までの算定の対象となる。
カテゴリ:疾患別リハビリテーション料
出典元:疑義解釈資料の送付について(その2)
通知日:令和08年04月01日
問70 令和8年度診療報酬改定において、早期リハビリテーション加算の起算日の要件及び算定期間が変更となったが、令和8年5月31日以前に入院した患者の起算日及び算定可能日数については、以下のそれぞれについて具体的にどのように考えればよいか。
① 5月中に早期リハビリテーション加算の算定が開始され、6月1日時点で起算日から14日以内である場合
(例)令和8年5月21日に慢性心不全の急性増悪を生じ、自宅療養したが改善しないため5月29日に入院し治療開始、同31日から心大血管疾患リハビリテーション料及び早期リハビリテーション加算の算定を開始した患者
② 5月中に早期リハビリテーション加算の算定が開始され、6月1日時点で起算日から15日目以降である場合
(例)令和8年5月4日に慢性心不全の急性増悪を生じ、自宅療養したが改善しないため5月12日に入院し治療開始、5月14日から心大血管疾患等リハビリテーション料及び早期リハビリテーション加算の算定を開始した患者
③ 6月1日時点で早期リハビリテーション加算の算定を開始しておらず、改定前の基準と改定後の基準で起算日が異なる場合。
(例)令和8年5月23日に慢性心不全の急性増悪を生じ、自宅療養したが改善しないため5月31日に入院し治療開始、6月2日より心大血管疾患リハビリテーション料及び早期リハビリテーション加算の算定を開始した患者
(答) 令和8年5月31日以前に早期リハビリテーション加算を既に算定している患者については、改定後も起算日を変更しない。なお、同年6月1日以降の算定期間は起算日から14日間となるため、6月1日時点で15日目以降であった場合は、6月1日以降は当該加算を算定することはできない。
ただし、6月1日時点で早期リハビリテーション加算の算定を開始していない場合は、改定後の基準により入院日を起算日とする。
① 改定前後で起算日が異なる場合であっても、改定前の起算日に基づき、改定後に引き続いて起算日から14日目までが算定可能期間となる。
例示の場合は、改定前の基準に基づき、急性増悪を生じた日から7日目の日と治療開始日とを比較して、早いほうの5月27日を起算日として、5月31日までは改定前の早期リハビリテーション加算として25点が算定可能である。6月1日以降も起算日を変更せず、6月1日から9日までは改定後の早期リハビリテーション加算(4日目以降14日以内)として1単位につき25点が算定可能である。
② 改定前の起算日に基づき、6月1日時点で起算日から15日目以降である場合には、6月1日以降は早期リハビリテーション加算は算定できない。
例示の場合は、急性増悪を生じた日から7日目の日と治療開始日とを比較して、早いほうの5月10日を起算日として、5月31日までは改定前の早期リハビリテーション加算として25点が算定可能である。6月1日以降は、起算日は5月10日であり、既に起算日から23日目であり14日間を超えているため、早期リハビリテーション加算は算定できない。
③ 6月1日時点で早期リハビリテーション加算の算定を開始していない場合は、改定後の基準により入院日を起算日として算定可能である。
例示の場合は、改定後の基準に基づき、入院日である5月31日を起算日として、疾患別リハビリテーションを開始した6月2日から起算日の14日目にあたる6月13日まで、早期リハビリテーション加算として1単位につき6月2日は60点(1日目から3日目まで)、6月3日から13日は25点(4日目以降14日以内)が算定可能である。
カテゴリ:早期リハビリテーション加算、疾患別リハビリテーション料
出典元:疑義解釈資料の送付について(その2)
通知日:令和08年04月01日







ベッド上のみリハビリテーションの減算規定、2単位まで制限の新設
早期リハビリテーション加算
・14日まで・60点/25点の段階制へ変更
・起算日が「発症等」基準から「入院日」基準へ変更
・転院患者の起算日を「転院前の入院日」とする規定の明確化
目標設定等支援・管理料の廃止に伴い、要介護者の減算規定の廃止
休日リハビリテーション加算の起算日に相当する日付が令和8年5月31日以前であっても、当該日付を起算日と考え(リセットされない)、6月1日以降、算定要件を満たす日に算定可能