1 脳血管疾患等リハビリテーション料(Ⅰ)(1単位)
イ 理学療法士による場合 245点
ロ 作業療法士による場合 245点
ハ 言語聴覚士による場合 245点
ニ 医師による場合 245点
2 脳血管疾患等リハビリテーション料(Ⅱ)(1単位)
イ 理学療法士による場合 200点
ロ 作業療法士による場合 200点
ハ 言語聴覚士による場合 200点
ニ 医師による場合 200点
3 脳血管疾患等リハビリテーション料(Ⅲ)(1単位)
イ 理学療法士による場合 100点
ロ 作業療法士による場合 100点
ハ 言語聴覚士による場合 100点
ニ 医師による場合 100点
ホ イからニまで以外の場合 100点
注1 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、別に厚生労働大臣が定める患者に対して個別療法であるリハビリテーションを行った場合に、当該基準に係る区分に従って、それぞれ発症、手術若しくは急性増悪又は最初に診断された日から180日を限度として所定点数を算定する。ただし、別に厚生労働大臣が定める患者について、治療を継続することにより状態の改善が期待できると医学的に判断される場合その他の別に厚生労働大臣が定める場合には、180日を超えて所定点数を算定することができる。
注2 早期リハビリテーション加算 注1本文に規定する別に厚生労働大臣が定める患者であって入院中のもの又は入院中の患者以外の患者(脳卒中の患者であって、当該保険医療機関を退院したもの又は他の保険医療機関を退院したもの(区分番号A246の注4に掲げる地域連携診療計画加算を算定した患者に限る。)に限る。)に対してリハビリテーションを行った場合は、それぞれ発症、手術又は急性増悪から30日を限度として、早期リハビリテーション加算として、1単位につき25点を所定点数に加算する。
注3 初期加算 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、注1本文に規定する別に厚生労働大臣が定める患者であって入院中のもの又は入院中の患者以外の患者(脳卒中の患者であって、当該保険医療機関を退院したもの又は他の保険医療機関を退院したもの(区分番号A246の注4に掲げる地域連携診療計画加算を算定した患者に限る。)に限る。)に対してリハビリテーションを行った場合は、それぞれ発症、手術又は急性増悪から14日を限度として、初期加算として、1単位につき45点を更に所定点数に加算する。
注4 急性期リハビリテーション加算 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、注1本文に規定する別に厚生労働大臣が定める患者(入院中のものに限る。)であって、リハビリテーションを実施する日において別に厚生労働大臣が定める患者であるものに対してリハビリテーションを行った場合は、発症、手術又は急性増悪から14日を限度として、急性期リハビリテーション加算として、1単位につき50点を更に所定点数に加算する。
注5 注1本文の規定にかかわらず、注1本文に規定する別に厚生労働大臣が定める患者であって、要介護被保険者等以外のものに対して、必要があってそれぞれ発症、手術若しくは急性増悪又は最初に診断された日から180日を超えてリハビリテーションを行った場合は、1月13単位に限り、算定できるものとする。
注6 注1本文の規定にかかわらず、注1本文に規定する別に厚生労働大臣が定める患者であって、入院中の要介護被保険者等に対して、必要があってそれぞれ発症、手術若しくは急性増悪又は最初に診断された日から180日を超えてリハビリテーションを行った場合は、1月13単位に限り、注1に規定する施設基準に係る区分に従い、次に掲げる点数を算定できるものとする。
イ 脳血管疾患等リハビリテーション料(Ⅰ)(1単位)
(1)理学療法士による場合 147点
(2)作業療法士による場合 147点
(3)言語聴覚士による場合 147点
(4)医師による場合 147点
ロ 脳血管疾患等リハビリテーション料(Ⅱ)(1単位)
(1)理学療法士による場合 120点
(2)作業療法士による場合 120点
(3)言語聴覚士による場合 120点
(4)医師による場合 120点
ハ 脳血管疾患等リハビリテーション料(Ⅲ)(1単位)
(1)理学療法士による場合 60点
(2)作業療法士による場合 60点
(3)言語聴覚士による場合 60点
(4)医師による場合 60点
(5)(1)から(4)まで以外の場合 60点
注7 注1本文に規定する別に厚生労働大臣が定める患者(要介護被保険者等に限る。)に対し、それぞれ発症、手術若しくは急性増悪又は最初に診断された日から60日を経過した後に、引き続きリハビリテーションを実施する場合において、過去3月以内にH003-4に掲げる目標設定等支援・管理料を算定していない場合には、所定点数の100分の90に相当する点数により算定する。
注8 リハビリテーションデータ提出加算 別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、当該保険医療機関における診療報酬の請求状況、診療の内容に関するデータを継続して厚生労働省に提出している場合であって、注1本文に規定する別に厚生労働大臣が定める患者であって入院中の患者以外のものに対してリハビリテーションを行った場合は、リハビリテーションデータ提出加算として、月1回に限り50点を所定点数に加算する。
急性期リハビリテーション加算の対象は入院中の患者であり、特掲診療料の施設基準等別表九の十に掲げる対象患者であって、以下のいずれかに該当するものをいいます。
ア 相当程度以上の日常生活能力の低下を来している患者とは、ADLの評価であるBIが10点以下のもの
イ 重度認知症の状態にあり、日常生活を送る上で介助が必要な患者とは、「「認知症高齢者の日常生活自立度判定基準」の活用について」におけるランクM以上に該当するもの
ウ 特別な管理を要する処置等を実施している患者とは、以下に示す処置等が実施されているもの
①動脈圧測定(動脈ライン)
②シリンジポンプの管理
③中心静脈圧測定(中心静脈ライン)
④人工呼吸器の管理
⑤輸血や血液製剤の管理6特殊な治療法等(CHDF、IABP、PCPS、補助人工心臓、ICP測定、ECMO)
エ リハビリテーションを実施する上で感染対策が特に必要な感染症並びにそれらの疑似症患者とは、「A209」特定感染症入院医療管理加算の対象となる感染症、感染症法第6 条第3項に規定する二類感染症及び同法同条第7項に規定する新型インフルエンザ等感染 症の患者及び当該感染症を疑うもの。ただし、疑似症患者については初日に限り算定する。
【留意事項】
*慢性疾患等の疾患については手術を実施したもの及び急性増悪したものを除き急性期リハビリテーション加算が算定出来ない場合があります。算定留意事項の詳細をご確認下さい。
【補足】急性期リハビリテーション加算を算定する場合は、診療報酬明細書の摘要欄に、算定の根拠となった要件(前項に掲げるアからエまでのいずれか)を日毎に記載します。
注5に記載される要介護・要支援者被保険者の維持期・生活期リハビリテーションについては介護保険サービスに移行することを基本に、標準的算定日数を超えて維持期としてリハビリテーションを継続することが出来ません。いわゆる13単位リハビリでの算定は出来ません。ただし、要介護・要支援者であっても改善傾向等の除外規定に該当する場合はその限りでは無く、標準的算定日数を超えてリハビリテーションの算定が可能です。その場合は標準的算定日数を超えてリハビリテーションを実施する理由等を診療力に記載する等の対応が必要です。なお、介護保険サービスへの移行が想定されない要介護被保険者以外の場合(注5)や入院の要介護・要支援者被保険者の場合(注6)は維持期・生活期のリハビリテーションとして1月に13単位に限り算定が可能です。その場合はリハビリテーション実施計画は3ヶ月に1回以上の頻度で見直す必要があります。
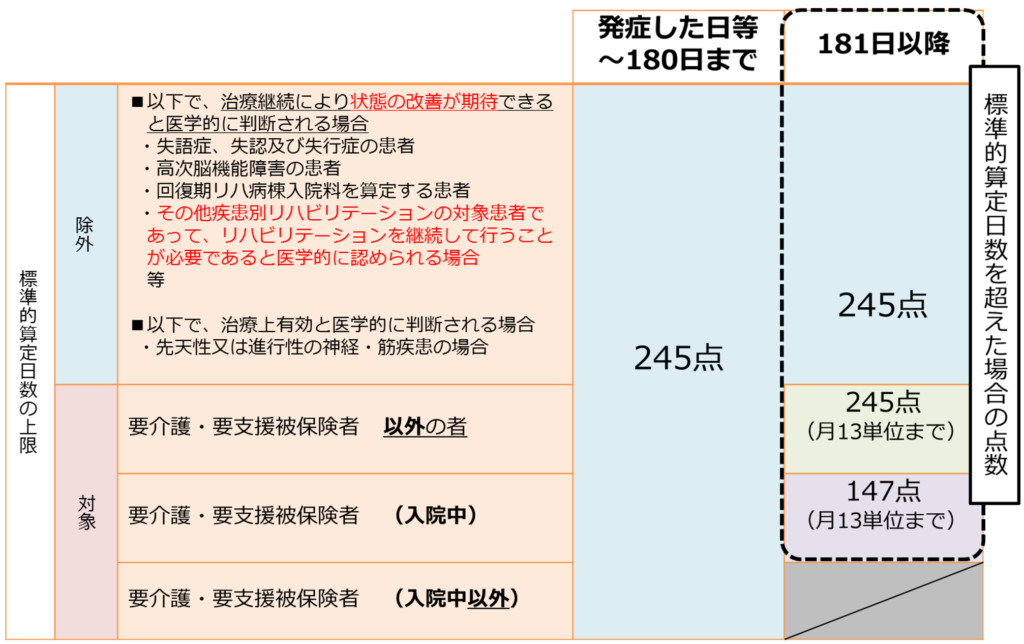
注7に記載される入院・外来に関わらず要介護被保険者等に対するリハビリテーションを実施する場合は、標準的算定日数の1/3を超えた時点で目標設定等支援・管理料を算定していない場合は疾患別リハビリテーションの所定単数から1割を減算して算定する必要があります。目標設定等支援・管理料は医師及び理学療法士等の従事者が共同して目標設定等支援・管理シートを作成し、その内容を医師が患者、家族にその内容を説明し、算定します。詳しくはH003-4 目標設定等支援・管理料の算定方法を確認ください。
<通知> 診療報酬の算定方法の一部改正に伴う実施上の留意事項について
(1) 脳血管疾患等リハビリテーション料は、別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生(支)局長に届出を行った保険医療機関において算定するものであり、基本的動作能力の回復等を通して、実用的な日常生活における諸活動の自立を図るために、種々の運動療法、実用歩行訓練、日常生活活動訓練、物理療法、応用的動作能力、社会的適応能力の回復等を目的とした作業療法等を組み合わせて個々の症例に応じて行った場合又は言語聴覚機能に障害を持つ患者に対して言語機能若しくは聴覚機能に係る訓練を行った場合に算定する。なお、マッサージや温熱療法などの物理療法のみを行った場合には第2章特掲診療料第9部処置の項により算定する。
(2) 脳血管疾患等リハビリテーション料の対象となる患者は、特掲診療料の施設基準等別表第九の五に掲げる患者であって、以下のいずれかに該当するものをいい、医師が脳血管疾患等リハビリテーションが必要であると認めるものである。
ア 急性発症した脳血管疾患又はその手術後の患者とは、脳梗塞、脳出血、くも膜下出血、脳外傷、脳炎、急性脳症(低酸素脳症等)、髄膜炎等のものをいう。
イ 急性発症した中枢神経疾患又はその手術後の患者とは、脳膿瘍、脊髄損傷、脊髄腫瘍、脳腫瘍摘出術などの開頭術後、てんかん重積発作等のものをいう。
ウ 神経疾患とは、多発性神経炎(ギランバレー症候群等)、多発性硬化症、末梢神経障害(顔面神経麻痺等)等をいう。
エ 慢性の神経筋疾患とは、パーキンソン病、脊髄小脳変性症、運動ニューロン疾患(筋萎縮性側索硬化症)、遺伝性運動感覚ニューロパチー、末梢神経障害、皮膚筋炎、多発性筋炎等をいう。
オ 失語症、失認及び失行症、高次脳機能障害の患者
カ 難聴や人工内耳植込手術等に伴う聴覚・言語機能の障害を有する患者とは、音声障害、構音障害、言語発達障害、難聴に伴う聴覚・言語機能の障害又は人工内耳植込手術等に伴う聴覚・言語機能の障害を持つ患者をいう。
キ 顎・口腔の先天異常に伴う構音障害を有する患者ク舌悪性腫瘍等の手術による構音障害を有する患者
ケ リハビリテーションを要する状態であって、一定程度以上の基本動作能力、応用動作能力、言語聴覚能力及び日常生活能力の低下を来しているものとは、脳性麻痺等に伴う先天性の発達障害等の患者であって、治療開始時のFIM115以下、BI85以下の状態等のものをいう。
(3) 脳血管疾患等リハビリテーション料の所定点数には、徒手筋力検査及びその他のリハビリテーションに付随する諸検査が含まれる。
(4) 脳血管疾患等リハビリテーション料は、医師の指導監督の下、理学療法士、作業療法士又は言語聴覚士の監視下に行われたものについて算定する。また専任の医師が、直接訓練を実施した場合にあっても、理学療法士、作業療法士又は言語聴覚士が実施した場合と同様に算定できる。
(5) 脳血管疾患等リハビリテーション料を算定すべきリハビリテーションは、1人の従事者が1人の患者に対して重点的に個別的訓練を行う必要があると認められる場合であって、理学療法士、作業療法士又は言語聴覚士と患者が1対1で行うものとする。なお、当該リハビリテーションの実施単位数は、従事者1人につき1日18単位を標準とし、週108単位までとする。ただし、1日24単位を上限とする。また、当該実施単位数は、他の疾患別リハビリテーション及び集団コミュニケーション療法の実施単位数を合わせた単位数であること。この場合にあって、当該従事者が心大血管疾患リハビリテーションを実施する場合には、実際に心大血管疾患リハビリテーションに従事した時間20分を1単位とみなした上で計算するものとする。
(6) 脳血管疾患等リハビリテーション料(II)の届出を行った保険医療機関(専従する常勤の理学療法士が2人以上勤務しているものに限る。)又は脳血管疾患等リハビリテーション料(III)の届出を行った保険医療機関(専従する常勤の理学療法士が勤務している場合に限る。)において、理学療法士、作業療法士又は言語聴覚士以外に、運動療法機能訓練技能講習会を受講するとともに、定期的に適切な研修を修了しているあん摩マッサージ指圧師等の従事者が訓練を行った場合については、当該療法を実施するに当たり、医師又は理学療法士が事前に指示を行い、かつ事後に当該療法に係る報告を受ける場合であって、(1)から(5)までのいずれにも該当する場合に限り、脳血管疾患等リハビリテーション料(III)の所定点数を算定できる。
(7) 脳血管疾患等リハビリテーション料(II)又は(III)を届け出ている施設で、看護師、あん摩マッサージ指圧師等、理学療法士以外の従事者が理学療法を行う場合については、理学療法士は医師の指導監督の下に訓練を受ける患者の運動機能訓練の内容等を的確に把握すること。
(8) 理学療法士又は作業療法士等が、車椅子上での姿勢保持が困難なために食事摂取等の日常生活動作の能力の低下を来した患者に対し、いわゆるシーティングとして、車椅子や座位保持装置上の適切な姿勢保持や褥瘡予防のため、患者の体幹機能や座位保持機能を評価した上で体圧分散やサポートのためのクッションや付属品の選定や調整を行った場合にも算定できる。ただし、単なる離床目的で車椅子上での座位をとらせる場合は算定できない。
(9) 「注1」に規定する標準的算定日数は、発症、手術又は急性増悪の日が明確な場合はその日から180日以内、それ以外の場合は最初に当該疾患の診断がされた日から180日以内とする。
(10) 標準的算定日数を超えた患者の取扱いについては、「H000」心大血管疾患リハビリテーション料の(7)の例による。
(11) 「注2」に規定する早期リハビリテーション加算は、当該施設における脳血管疾患等に対する発症、手術又は急性増悪後早期からのリハビリテーションの実施について評価したものであり、入院中の患者又は入院中の患者以外の患者(脳卒中の患者であって、当該保険医療機関を退院したもの又は他の保険医療機関を退院したもの(「A246」注4の地域連携診療計画加算を算定した患者に限る。)に限る。)に対して1単位以上の個別療法を行った場合に算定できる。また、入院中の患者については、訓練室以外の病棟(ベッドサイドを含む。)で実施した場合においても算定することができる。なお、特掲診療料の施設基準等別表第九の五第三、四、六及び七号に掲げる患者については、手術を実施したもの及び急性増悪したものを除き、「注2」に規定する早期リハビリテーション加算は算定できない。
四 パーキンソン病、脊髄小脳変性症その他の慢性の神経筋疾患の患者
六 難聴や人工内耳植込手術等に伴う聴覚・言語機能の障害を有する患者
七 顎・口腔の先天異常に伴う構音障害を有する患者
(12) 「注3」に規定する初期加算は、当該施設における脳血管疾患等に対する発症、手術又は急性増悪後、より早期からのリハビリテーションの実施について評価したものであり、「注2」に規定する加算とは別に算定することができる。また、当該加算の対象患者は、入院中の患者又は入院中の患者以外の患者(脳卒中の患者であって、当該保険医療機関を退院したもの又は他の保険医療機関を退院したもの(「A246」注4の地域連携診療計画加算を算定した患者に限る。)に限る。)である。なお、特掲診療料の施設基準等別表第九の五第三、四、六及び七号に掲げる患者については、手術を実施したもの及び急性増悪したものを除き、「注3」に規定する加算は算定できない。
(13) 入院中の患者以外の患者(脳卒中の患者であって他の保険医療機関を退院したものに限る。)が「注2」又は「注3」に規定する加算を算定する場合にあっては、「A246」注4の地域連携診療計画加算の算定患者である旨を、診療報酬明細書の摘要欄に記載すること。
(14) 「注4」に規定する急性期リハビリテーション加算は、当該施設における脳血管疾患等に対する発症、手術又は急性増悪後、重症患者に対するより早期からの急性期リハビリテーションの実施について評価したものであり、入院中の患者に対して「注2」及び「注3」に規定する加算とは別に算定することができる。なお、特掲診療料の施設基準等別表第九の五第三、四、六及び七号に掲げる患者については、手術を実施したもの及び急性増悪したものを除き、「注4」に規定する加算は算定できない。
(15) 「注4」に規定する急性期リハビリテーション加算の対象患者と診療報酬明細書の摘要欄への記載については、「H000」心大血管疾患リハビリテーション料の(11)及び(12)の例によること。
(16) 「注5」及び「注6」に掲げる標準的算定日数を超えてリハビリテーションを継続する患者について、月の途中で標準的算定日数を超える場合においては、当該月における標準的算定日数を超えた日以降に実施された疾患別リハビリテーションが13単位以下であること。
(17) 「注7」における「所定点数」とは、「注1」から「注6」までを適用して算出した点数である。
(18) 「注8」に規定するリハビリテーションデータ提出加算の取扱いは、「H000」心大血管疾患リハビリテーション料の(15)と同様である。
(19) 要介護認定を申請中の者又は介護保険法第62条に規定する要介護被保険者等であって、介護保険によるリハビリテーションへの移行を予定しているものについて、当該患者の同意が得られた場合に、利用を予定している指定通所リハビリテーション事業所等に対して、3月以内に作成したリハビリテーション実施計画書又はリハビリテーション総合実施計画書等を文書により提供すること。利用を予定している指定通所リハビリテーション事業所等とは、当該患者、患者の家族等又は当該患者のケアマネジメントを担当する介護支援専門員を通じ、当該患者の利用の意向が確認できた指定通所リハビリテーション事業所等をいう。なお、この場合において、当該患者が、直近3月以内に目標設定等支援・管理料を算定している場合には、目標設定等支援・管理シートも併せて提供すること。
(20) 脳血管疾患等リハビリテーションを実施した患者であって、転医や転院に伴い他の保険医療機関でリハビリテーションが継続される予定であるものについて、当該患者の同意が得られた場合、当該他の保険医療機関に対して、3月以内に作成したリハビリテーション実施計画書又はリハビリテーション総合実施計画書等を文書により提供すること。なお、この場合において、当該患者が、直近3月以内に目標設定等支援・管理料を算定している場合には、目標設定等支援・管理シートも併せて提供すること。
<施設基準>
第40 脳血管疾患等リハビリテーション料(Ⅰ)
1 脳血管疾患等リハビリテーション料(Ⅰ)に関する施設基準
(1)当該保険医療機関において、専任の常勤医師が2名以上勤務していること。ただし、そのうち1名は、脳血管疾患等のリハビリテーション医療に関する3年以上の臨床経験又は脳血管疾患等のリハビリテーション医療に関する研修会、講習会の受講歴(又は講師歴)を有すること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専任の非常勤医師を、第38の1の(11)の例により、専任の常勤医師数に算入することができる。ただし、この項において、脳血管疾患等のリハビリテーション医療に関する3年以上の臨床経験又は脳血管疾患等のリハビリテーション医療に関する研修会、講習会の受講歴(又は講師歴)を有する常勤医師についてこれらの非常勤医師による常勤換算を行う場合にあっては、当該経験又は受講歴(又は講師歴)を有する非常勤医師に限る。
(2)次のアからエまでを全て満たしていること。
ア 専従の常勤理学療法士が5名以上勤務していること。ただし、リハビリテーション・栄養・口腔連携体制加算、地域包括医療病棟入院料、回復期リハビリテーション病棟入院料及び地域包括ケア病棟入院料を算定する病棟並びに回復期リハビリテーション入院医療管理料及び地域包括ケア入院医療管理料を算定する病室を有する病棟における常勤理学療法士との兼任はできないが、廃用症候群リハビリテーション料(Ⅰ)、(Ⅱ)又は(Ⅲ)、運動器リハビリテーション料(Ⅰ)、(Ⅱ)又は(Ⅲ)、呼吸器リハビリテーション料(Ⅰ)又は(Ⅱ)、障害児(者)リハビリテーション料及びがん患者リハビリテーション料における常勤理学療法士との兼任は可能であること。
イ 専従の常勤作業療法士が3名以上勤務していること。兼任の取扱いについては第40の1の(2)のアと同様である。
ウ 言語聴覚療法を行う場合は、専従の常勤言語聴覚士が1名以上勤務していること。なお、第7部リハビリテーション第1節の各項目のうち専従の常勤言語聴覚士を求める別の項目について、別に定めがある場合を除き、兼任は可能であること。
エ アからウまでの専従の従事者が合わせて10名以上勤務すること。なお、当該保険医療機関において、疾患別リハビリテーション(心大血管疾患リハビリテーションを除く。)、障害児(者)リハビリテーション及びがん患者リハビリテーションが行われる時間が当該保険医療機関の定める所定労働時間に満たない場合には、当該リハビリテーションの実施時間以外に他の業務に従事することは差し支えない。また、第38の1の(12)の例により、専従の非常勤理学療法士、専従の非常勤作業療法士又は専従の非常勤言語聴覚士を常勤理学療法士数、常勤作業療法士数又は常勤言語聴覚士数にそれぞれ算入することができる。ただし、常勤換算し常勤理学療法士数、常勤作業療法士数又は常勤言語聴覚士数に算入することができるのは、常勤配置のうち理学療法士は4名、作業療法士は2名、言語聴覚士は1名までに限る。
オ 次の(イ)又は(ロ)の要件を満たす場合であって、アからウまでの専従の従事者が疾患別リハビリテーションを提供すべき患者がいない時間帯には、脳血管疾患等リハビリテーションの実施時間中であっても、当該専従の従事者が、当該保険医療機関が行う通所リハビリテーション又は障害者の日常生活及び社会生活を総合的に支援するための法律施行規則(平成18年厚生労働省令第19号)第6条の6第1号に規定する自立訓練(機能訓練)(以下、「自立訓練(機能訓練)」という。)に従事しても差し支えない。
(イ)疾患別リハビリテーション料の施設基準における専従の従事者以外の全ての理学療法士、作業療法士及び言語聴覚士が、介護保険のリハビリテーション、自立訓練(機能訓練)、その他疾患別リハビリテーション以外の業務に従事していること。
(ロ)当該保険医療機関に配置された全ての理学療法士、作業療法士及び言語聴覚士が、いずれかの疾患別リハビリテーション料の施設基準における専従の従事者であること。
(3)治療・訓練を十分実施し得る専用の機能訓練室(少なくとも、内法による測定で160平方メートル以上)を有していること。専用の機能訓練室は、当該療法を実施する時間帯以外の時間帯において、他の用途に使用することは差し支えない。また、専用の機能訓練室は、疾患別リハビリテーション、障害児(者)リハビリテーション又はがん患者リハビリテーションを実施している時間帯において「専用」ということであり、疾患別リハビリテーション、障害児(者)リハビリテーション又はがん患者リハビリテーションを同一の機能訓練室において同時に行うことは差し支えない。ただし、同一の時間帯において心大血管疾患リハビリテーションを行う場合にあっては、それぞれの施設基準を満たしていること。なお、言語聴覚療法を行う場合は、遮蔽等に配慮した専用の個別療法室(内法による測定で8平方メートル以上)1室以上を別に有していること。
(4)当該療法を行うために必要な施設及び器械・器具として、以下のものを具備していること。これらの器械等については、当該保険医療機関が、指定通所リハビリテーション又は自立訓練(機能訓練)を実施する場合であって、リハビリテーションの提供に支障が生じない場合に、指定通所リハビリテーション事業所又は自立訓練(機能訓練)事業所の利用者が使用しても差し支えない。
歩行補助具、訓練マット、治療台、砂嚢などの重錘、各種測定用器具(角度計、握力計等)、血圧計、平行棒、傾斜台、姿勢矯正用鏡、各種車椅子、各種歩行補助具、各種装具(長・短下肢装具等)、家事用設備、各種日常生活動作用設備等。ただし、言語聴覚療法を行う場合は、聴力検査機器、音声録音再生装置、ビデオ録画システム等を有すること。必要に応じ、麻痺側の関節の屈曲・伸展を補助し運動量を増加させるためのリハビリテーション用医療機器を備えること。
(5)言語聴覚療法のみを実施する場合において、以下のアからエまでの基準を全て満たす場合は、上記基準にかかわらず、脳血管疾患等リハビリテーション料(Ⅰ)の基準を満たすものとする。
ア 専任の常勤医師が1名以上勤務していること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専任の非常勤医師を、第38の1の(11)の例により、専任の常勤医師数に算入することができる。
イ 専従の常勤言語聴覚士が3名以上勤務していること。なお、第38の1の(12)の例により、専従の非常勤言語聴覚士を常勤言語聴覚士数に算入することができる。ただし、常勤換算し常勤言語聴覚士数に算入することができるのは、常勤配置のうち2名までに限る。
ウ 遮蔽等に配慮した専用の個別療法室(内法による測定で8平方メートル以上)を有していること。
エ 言語聴覚療法に必要な、聴力検査機器、音声録音再生装置、ビデオ録画システム等の器械・器具を具備していること。
(6)平成26年3月31日において、現に当該リハビリテーション料の届出を行っている保険医療機関については、当該機能訓練室等の増築又は全面的な改築を行うまでの間は、(3)及び(5)の内法の規定を満たしているものとする。
(7)リハビリテーションに関する記録(医師の指示、実施時間、訓練内容、担当者等)は患者ごとに一元的に保管され、常に医療従事者により閲覧が可能であること。
(8)定期的に担当の多職種が参加するカンファレンスが開催されていること。
(9)(2)のアからウまでの専従の従事者以外の理学療法士、作業療法士及び言語聴覚士については、疾患別リハビリテーションに従事している時間帯を除き、当該保険医療機関が行う通所リハビリテーション又は自立訓練(機能訓練)に従事可能であること。
(10)要介護認定を申請中の者又は介護保険法第62条に規定する要介護被保険者等であって、介護保険によるリハビリテーションへの移行を予定しているものについて、当該患者の同意を得た上で、利用を予定している指定通所リハビリテーション事業所、指定訪問リハビリテーション事業所、指定介護予防通所リハビリテーション事業所又は指定介護予防訪問リハビリテーション事業所(以下「指定通所リハビリテーション事業所等」という。)に対して、リハビリテーション実施計画書又はリハビリテーション総合実施計画書等を文書により提供できる体制を整備していること。
(11)脳血管疾患等リハビリテーションを実施した患者であって、他の保険医療機関でリハビリテーションが継続される予定であるものについて、当該他の医療機関に対して、当該患者の同意を得た上で、リハビリテーション実施計画書又はリハビリテーション総合実施計画書等を文書により提供できる体制を整備していること。
2 初期加算及び急性期リハビリテーション加算に関する施設基準
当該保険医療機関にリハビリテーション科の常勤の医師が1名以上配置されていること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っているリハビリテーション科の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該基準を満たしていることとみなすことができる。
3 リハビリテーションデータ提出加算に関する施設基準
(1) 外来医療等調査に適切に参加できる体制を有すること。また、厚生労働省保険局医療課及び外来医療等調査事務局と電子メール及び電話での連絡可能な担当者を必ず1名指定すること。
(2) 外来医療等調査に適切に参加し、調査に準拠したデータを提出すること。
(3) 診療記録(過去5年間の診療録及び過去3年間の手術記録、看護記録等)の全てが保管・管理されていること。
(4) 診療記録の保管・管理につき、厚生労働省「医療情報システムの安全管理に関するガイドライン」に準拠した体制であることが望ましい。
(5) 診療記録の保管・管理のための規定が明文化されていること。
(6) 患者についての疾病統計には、ICD大分類程度以上の疾病分類がされていること。
(7) 保管・管理された診療記録が疾病別に検索・抽出できること。
4 リハビリテーションデータ提出加算に関する事項
(1)データの提出を希望する保険医療機関は、令和6年5月20日、8月20日、11月20日、令和7年2月20日、5月20日、8月20日、11月20日又は令和8年2月20日までに別添2の様式7の10について、地方厚生(支)局医療課長を経由して、厚生労働省保険局医療課長へ届出すること。
(2)(1)の届出を行った保険医療機関は、試行データを厚生労働省が提供するチェックプログラムにより作成し、調査実施説明資料に定められた方法に従って厚生労働省保険局医療課が別途通知する期日までに外来医療等調査事務局へ提出すること。
(3)試行データが適切に提出されていた場合は、データ提出の実績が認められた保険医療機関として、厚生労働省保険局医療課より事務連絡を3の(1)の担当者宛てに電子メールにて発出する。なお、当該連絡のあった保険医療機関においては、この連絡以後、リハビリテーションデータ提出加算の届出を行うことが可能となる。
5 届出に関する事項
(1)脳血管疾患等リハビリテーション料(Ⅰ)の施設基準に係る届出は、別添2の様式42を用いること。
(2)当該治療に従事する医師、理学療法士、作業療法士、言語聴覚士の氏名、勤務の態様(常勤・非常勤、専従・非専従、専任・非専任の別)等を別添2の様式44の2を用いて提出すること。
(3)当該治療が行われる専用の機能訓練室の平面図を添付すること。
(4)リハビリテーションデータ提出加算の施設基準に係る届出は別添2の様式7の11を用いること。
(5)各調査年度において、累積して3回のデータ提出の遅延等が認められた場合は、適切なデータ提出が継続的に行われていないことから、3回目の遅延等が認められた日の属する月に速やかに変更の届出を行うこととし、当該変更の届出を行った日の属する月の翌月からは算定できないこと。
(6)データ提出を取りやめる場合、4の(2)の基準を満たさなくなった場合及び(5)に該当した場合については、別添2の様式7の12を提出すること。
(7)(6)の届出を行い、その後に再度データ提出を行う場合にあっては、4の(1)の手続きより開始すること。
第40の2 脳血管疾患等リハビリテーション料(Ⅱ)
1 脳血管疾患等リハビリテーション料(Ⅱ)に関する施設基準
(1)当該保険医療機関において、専任の常勤医師が1名以上勤務していること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専任の非常勤医師を、第38の1の(11)の例により、専任の常勤医師数に算入することができる。
(2)次のアからエまでを全て満たしていること。
ア 専従の常勤理学療法士が1名以上勤務していること。兼任の取扱いについては第40の1の(2)のアと同様である。
イ 専従の常勤作業療法士が1名以上勤務していること。兼任の取扱いについては第40の1の(2)のアと同様である。
ウ 言語聴覚療法を行う場合は、専従の常勤言語聴覚士が1名以上勤務していること。なお、第7部リハビリテーション第1節の各項目のうち専従の常勤言語聴覚士を求める別の項目について、別に定めがある場合を除き、兼任は可能であること。
エ アからウまでの専従の従事者が合わせて4名以上勤務していること。なお、当該保険医療機関において、疾患別リハビリテーション(心大血管疾患リハビリテーションを除く。)、障害児(者)リハビリテーション及びがん患者リハビリテーションが行われる時間が当該保険医療機関の定める所定労働時間に満たない場合には、当該リハビリテーションの実施時間以外に他の業務に従事することは差し支えない。なお、第38の1の(12)の例により、専従の非常勤理学療法士、専従の非常勤作業療法士又は専従の非常勤言語聴覚士を常勤理学療法士数、常勤作業療法士数又は常勤言語聴覚士数にそれぞれ算入することができる。ただし、常勤換算し常勤理学療法士数、常勤作業療法士数又は常勤言語聴覚士数に算入することができるのは、常勤配置のうちそれぞれ1名までに限る。
オ アからウまでの専従の従事者が、当該保険医療機関が行う通所リハビリテーション又は自立訓練(機能訓練)に従事する場合については、第40の1の(2)のオの例によること。
(3)治療・訓練を十分実施し得る専用の機能訓練室(少なくとも、病院については内法による測定で100平方メートル以上、診療所については内法による測定で45平方メートル以上)を有していること。なお、専用の機能訓練室に係る面積以外の規定は、第40の1の(3)の例による。
(4)平成26年3月31日において、現に当該リハビリテーション料の届出を行っている保険医療機関については、当該機能訓練室の増築又は全面的な改築を行うまでの間は、(3)の内法の規定を満たしているものとする。
(5)当該療法を行うために必要な施設及び器械・器具として、以下のものを具備していること。これらの器械等については、当該保険医療機関が、指定通所リハビリテーション又は自立訓練(機能訓練)を実施する場合については、第40の1の(4)の例によること。歩行補助具、訓練マット、治療台、砂嚢などの重錘、各種測定用器具(角度計、握力計等)、血圧計、平行棒、傾斜台、姿勢矯正用鏡、各種車椅子、各種歩行補助具、各種装具(長・短下肢装具等)、家事用設備、各種日常生活動作用設備等。ただし、言語聴覚療法を行う場合は、聴力検査機器、音声録音再生装置、ビデオ録画システム等を有すること。
(6)言語聴覚療法のみを実施する場合において、以下のアからエまでの基準を全て満たす場合は、上記基準にかかわらず、脳血管疾患等リハビリテーション料(Ⅱ)の基準を満たすものとする。
ア 専任の常勤医師が1名以上勤務していること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っている専任の非常勤医師を、第38の1の(11)の例により、専任の常勤医師数に算入することができる。
イ 専従の常勤言語聴覚士が2名以上勤務していること。第38の1の(12)の例により、専従の非常勤言語聴覚士を常勤言語聴覚士数に算入することができる。ただし、常勤換算し常勤言語聴覚士数に算入することができるのは、常勤配置のうち1名までに限る。
ウ 遮蔽等に配慮した専用の個別療法室(内法による測定で8平方メートル以上)を有していること。エ言語聴覚療法に必要な聴力検査機器、音声録音再生装置、ビデオ録画システム等の器械・器具を具備していること。
(7)第40の1の(7)から(11)までを満たしていること。
2 初期加算及び急性期リハビリテーション加算に関する施設基準
当該保険医療機関にリハビリテーション科の常勤の医師が1名以上配置されていること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っているリハビリテーション科の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該基準を満たしていることとみなすことができる。
3 リハビリテーションデータ提出加算に関する施設基準
(1) 外来医療等調査に適切に参加できる体制を有すること。また、厚生労働省保険局医療課及び外来医療等調査事務局と電子メール及び電話での連絡可能な担当者を必ず1名指定すること。
(2) 外来医療等調査に適切に参加し、調査に準拠したデータを提出すること。
(3) 診療記録(過去5年間の診療録及び過去3年間の手術記録、看護記録等)の全てが保管・管理されていること。
(4) 診療記録の保管・管理につき、厚生労働省「医療情報システムの安全管理に関するガイドライン」に準拠した体制であることが望ましい。
(5) 診療記録の保管・管理のための規定が明文化されていること。
(6) 患者についての疾病統計には、ICD大分類程度以上の疾病分類がされていること。
(7) 保管・管理された診療記録が疾病別に検索・抽出できること。
4 リハビリテーションデータ提出加算に関する事項
(1)データの提出を希望する保険医療機関は、令和6年5月20日、8月20日、11月20日、令和7年2月20日、5月20日、8月20日、11月20日又は令和8年2月20日までに別添2の様式7の10について、地方厚生(支)局医療課長を経由して、厚生労働省保険局医療課長へ届出すること。
(2)(1)の届出を行った保険医療機関は、試行データを厚生労働省が提供するチェックプログラムにより作成し、調査実施説明資料に定められた方法に従って厚生労働省保険局医療課が別途通知する期日までに外来医療等調査事務局へ提出すること。
(3)試行データが適切に提出されていた場合は、データ提出の実績が認められた保険医療機関として、厚生労働省保険局医療課より事務連絡を3の(1)の担当者宛てに電子メールにて発出する。なお、当該連絡のあった保険医療機関においては、この連絡以後、リハビリテーションデータ提出加算の届出を行うことが可能となる。
5 届出に関する事項
(1)脳血管疾患等リハビリテーション料(Ⅱ)の施設基準に係る届出は、別添2の様式42を用いること。
(2)当該治療に従事する医師、理学療法士、作業療法士、言語聴覚士の氏名、勤務の態様(常勤・非常勤、専従・非専従、専任・非専任の別)等を別添2の様式44の2を用いて提出すること。
(3)当該治療が行われる専用の機能訓練室の平面図を添付すること。
(4)リハビリテーションデータ提出加算の施設基準に係る届出は別添2の様式7の11を用いること。
(5)各調査年度において、累積して3回のデータ提出の遅延等が認められた場合は、適切なデータ提出が継続的に行われていないことから、3回目の遅延等が認められた日の属する月に速やかに変更の届出を行うこととし、当該変更の届出を行った日の属する月の翌月からは算定できないこと。
(6)データ提出を取りやめる場合、4の(2)の基準を満たさなくなった場合及び(5)に該当した場合については、別添2の様式7の12を提出すること。
(7)(6)の届出を行い、その後に再度データ提出を行う場合にあっては、4の(1)の手続きより開始すること。
第41 脳血管疾患等リハビリテーション料(Ⅲ)
1 脳血管疾患等リハビリテーション料(Ⅲ)に関する施設基準
(1)第40の2の1の(1)を満たしていること。
(2)専従の常勤理学療法士、常勤作業療法士又は常勤言語聴覚士のいずれか1名以上勤務していること。兼任の取扱いについては第40の1の(2)のアと同様である。また、言語聴覚士の場合にあっては、第7部リハビリテーション第1節の各項目のうち専従の常勤言語聴覚士を求める別の項目について、別に定めがある場合を除き、兼任は可能であること。なお、当該保険医療機関において、疾患別リハビリテーション(心大血管疾患リハビリテーションを除く。)、障害児(者)リハビリテーション及びがん患者リハビリテーションが行われる時間が当該保険医療機関の定める所定労働時間に満たない場合には、当該リハビリテーションの実施時間以外に他の業務に従事することは差し支えない。また、第38の1の(12)の例により、専従の非常勤理学療法士、専従の非常勤作業療法士又は専従の非常勤言語聴覚士をそれぞれ常勤理学療法士数、常勤作業療法士数又は常勤言語聴覚士数に算入することができる。専従の従事者が、当該保険医療機関が行う通所リハビリテーション又は自立訓練(機能訓練)に従事する場合については、第40の1の(2)のオの例によること。
(3)第40の2の1の(3)及び(4)を満たしていること。
(4)当該療法を行うために必要な施設及び器械・器具として以下のものを具備していること。これらの器械等については、当該保険医療機関が、指定通所リハビリテーション又は自立訓練(機能訓練)を実施する場合については、第40の1の(4)の例によること。
歩行補助具、訓練マット、治療台、砂嚢などの重錘、各種測定用器具等。ただし、言語聴覚療法を行う場合は、聴力検査機器、音声録音再生装置、ビデオ録画システム等を有すること。
(5)第40の1の(7)及び(8)を満たしていること。
(6)(2)の専従の従事者以外の理学療法士、作業療法士及び言語聴覚士については、疾患別リハビリテーションに従事している時間帯を除き、当該保険医療機関が行う通所リハビリテーション又は自立訓練(機能訓練)に従事可能であること。
(7)第40の1の(10)及び(11)を満たしていること。
2 初期加算及び急性期リハビリテーション加算に関する施設基準
当該保険医療機関にリハビリテーション科の常勤の医師が1名以上配置されていること。なお、週3日以上常態として勤務しており、かつ、所定労働時間が週22時間以上の勤務を行っているリハビリテーション科の非常勤医師を2名以上組み合わせることにより、常勤医師の勤務時間帯と同じ時間帯にこれらの非常勤医師が配置されている場合には、当該基準を満たしていることとみなすことができる。
3 リハビリテーションデータ提出加算に関する施設基準
(1) 外来医療等調査に適切に参加できる体制を有すること。また、厚生労働省保険局医療課及び外来医療等調査事務局と電子メール及び電話での連絡可能な担当者を必ず1名指定すること。
(2) 外来医療等調査に適切に参加し、調査に準拠したデータを提出すること。
(3) 診療記録(過去5年間の診療録及び過去3年間の手術記録、看護記録等)の全てが保管・管理されていること。
(4) 診療記録の保管・管理につき、厚生労働省「医療情報システムの安全管理に関するガイドライン」に準拠した体制であることが望ましい。
(5) 診療記録の保管・管理のための規定が明文化されていること。
(6) 患者についての疾病統計には、ICD大分類程度以上の疾病分類がされていること。
(7) 保管・管理された診療記録が疾病別に検索・抽出できること。
4 リハビリテーションデータ提出加算に関する事項
(1)データの提出を希望する保険医療機関は、令和6年5月20日、8月20日、11月20日、令和7年2月20日、5月20日、8月20日、11月20日又は令和8年2月20日までに別添2の様式7の10について、地方厚生(支)局医療課長を経由して、厚生労働省保険局医療課長へ届出すること。
(2)(1)の届出を行った保険医療機関は、試行データを厚生労働省が提供するチェックプログラムにより作成し、調査実施説明資料に定められた方法に従って厚生労働省保険局医療課が別途通知する期日までに外来医療等調査事務局へ提出すること。
(3)試行データが適切に提出されていた場合は、データ提出の実績が認められた保険医療機関として、厚生労働省保険局医療課より事務連絡を3の(1)の担当者宛てに電子メールにて発出する。なお、当該連絡のあった保険医療機関においては、この連絡以後、リハビリテーションデータ提出加算の届出を行うことが可能となる。
5 届出に関する事項
(1)脳血管疾患等リハビリテーション料(Ⅲ)の施設基準に係る届出は、別添2の様式42を用いること。
(2)当該治療に従事する医師、理学療法士、作業療法士、言語聴覚士の氏名、勤務の態様(常勤・非常勤、専従・非専従、専任・非専任の別)等を別添2の様式44の2を用いて提出すること。
(3)当該治療が行われる専用の機能訓練室の平面図を添付すること。
(4)リハビリテーションデータ提出加算の施設基準に係る届出は別添2の様式7の11を用いること。
(5)各調査年度において、累積して3回のデータ提出の遅延等が認められた場合は、適切なデータ提出が継続的に行われていないことから、3回目の遅延等が認められた日の属する月に速やかに変更の届出を行うこととし、当該変更の届出を行った日の属する月の翌月からは算定できないこと。
(6)データ提出を取りやめる場合、4の(2)の基準を満たさなくなった場合及び(5)に該当した場合については、別添2の様式7の12を提出すること。
(7)(6)の届出を行い、その後に再度データ提出を行う場合にあっては、4の(1)の手続きより開始すること。
令和6年度診療報酬改定について|厚生労働省
特掲診療料の施設基準等及びその届出に関する手続きの取扱いについて(通知)
令和6年3月5日保医発0305第6号
令和6年度診療報酬改定関連通知の一部訂正について|令和6年7月31日 事務連絡
関連する疑義解釈など
問113 回復期リハビリテーション病棟入院料及び特定機能病院リハビリテーション病棟入院料について、「リハビリテーションの効果に係る相当程度の実績が認められる」場合に限り、1日9単位を算定できることとされているが、当該実績が認められていれば、患者に対し運動器リハビリテーション料を1日9単位算定できるか。
(答) 算定不可。当該実績が認められることのみをもって、運動器リハビリテーション料を1日9単位算定できることにはならない。
カテゴリ:回復期リハビリテーション病棟入院料、疾患別リハビリテーション料
通知日:令和06年03月28日
問196 「H000」心大血管疾患リハビリテーション料、「H001」脳血管疾患等リハビリテーション料、「H001-2」廃用症候群リハビリテーション料、「H002」運動器リハビリテーション料又は「H003」呼吸器リハビリテーション料(以下「疾患別リハビリテーション料」という。)において、「要介護認定を申請中の者又は介護保険法第62条に規定する要介護被保険者等であって、介護保険によるリハビリテーションへの移行を予定しているものについて、当該患者の同意が得られた場合に、利用を予定している指定通所リハビリテーション事業所等に対して、3月以内に作成したリハビリテーション実施計画又はリハビリテーション総合実施計画書等を文書により提供すること。」とされているが、リハビリテーション実施計画又はリハビリテーション総合実施計画書以外にどのような文書が該当するのか。
(答) 別紙様式21の6に示すリハビリテーション実施計画書の内容のうち、以下のものが含まれている文書が該当する。
・本人家族等の希望・健康状態、経過
・心身機能・構造
・活動
・リハビリテーションの短期目標
・リハビリテーションの長期目標
・リハビリテーションの方針
・本人・家族への生活指導の内容(自主トレ指導含む)
・リハビリテーション実施上の留意点
・リハビリテーションの見直し・継続理由
・リハビリテーションの終了目安
カテゴリ:疾患別リハビリテーション料
通知日:令和06年03月28日
問197 問196における「利用を予定している指定通所リハビリテーション事業所等」とは、「当該患者、患者の家族等又は当該患者のケアマネジメントを担当する居宅介護支援専門員を通じ、当該患者の利用の意向が確認できた指定通所リハビリテーション事業所等をいう。」とされているが、当該患者、患者の家族等又は当該患者のケアマネジメントを担当する居宅介護支援専門員を通じ、指定通所リハビリテーション事業所等の利用を確認できなかった場合、リハビリテーション実施計画又はリハビリテーション総合実施計画書等の提供は不要か。
(答) そのとおり。
カテゴリ:疾患別リハビリテーション料
通知日:令和06年03月28日



